Objetivos
Al finalizar la lectura de este artículo, el estudiante
podrá:
Objetivo general
Conocer,
comprender y Dominar el tema Anatomía quirúrgica del apéndice cecal.
Objetivos específicos:
1. El estudiante
aprenderá las
características anatómicas del apéndice
cecal, necesarias para la realización de una cirugía
2. El estudiante conocerá las variantes anatómicas del apéndice cecal, que influyen en el
diagnóstico de la apendicitis aguda y su manejo quirúrgico.
3. Conocer la funcion del apendice cecal
Apéndice Vermiforme. (Del lat. appendix
vermiformis). Formación delgada y hueca, en forma de
gusano que pende del intestino ciego. Diccionario, 2001
El 10mo Congreso Internacional de Anatomistas,
celebrado en Tokio el 30 de agosto de 1975, denominó a la “evaginación del
ciego” como apéndice vermiforme.
En anatomía humana se nombra, además, como apéndice
vermicular, apéndice cecal o simplemente apéndice. Se describe como un ciego
dentro de otro ciego, en alusión a su forma tubular, constituyendo un tubo
únicamente conectado al ciego por el orificio del apéndice cecal. Testut-Latarjet,
2000
Desarrollo
embrionario
El apéndice es la porción terminal del ciego
embrionario. Se distingue inicialmente por su incapacidad para proliferar al
mismo ritmo que el ciego proximal. Este diferente ritmo de proliferación se
mantiene a lo largo de la vida posnatal. En el momento del nacimiento, el
diámetro del colon es 4,5 veces mayor que el correspondiente al apéndice; en la
madurez, su valor es 8,5 veces mayor.
El apéndice comienza a visualizarse alrededor
de la octava semana de embarazo. Inicialmente se proyecta desde el vértice del
ciego. A medida que éste prolifera, el origen del apéndice se desplaza en
sentido medial hacia la válvula ileocecal. Las tenías del revestimiento
muscular longitudinal del colon se originan en la base del apéndice y presentan
el mismo desplazamiento.
En un 5% a 15% de los sujetos no se produce el
desplazamiento en sentido medial del apéndice adulto. En estos casos, el
apéndice adopta una morfología infundibuliforme. Cuando conserva su morfología
normal, se dispone simétricamente sobre el vértice cecal.
El apéndice, íleon y colon ascendente derivan del
intestino medio primitivo. (Moore, 2013)
Intestino
medio
Los
límites del intestino medio no son muy precisos en el embrión. El límite
cefálico se localiza inmediatamente caudal, con respecto a la porción del
duodeno de la cual emerge el brote hepático. El límite caudal es común con el
límite cefálico del intestino posterior y se localiza en el adulto en la unión
de los dos tercios derechos y el tercio izquierdo del colon transverso.
Figura 1 Límites del intestino medio. A. Cefálica. B. Caudal. Tomado de Moore, 2013.
Después de formado, el intestino primitivo se comunica ampliamente con el saco vitelino; esta comunicación se estrecha de manera progresiva hasta quedar solo un estrecho conducto, el onfalomesentérico. El desarrollo del intestino medio se caracteriza por varios hechos, estos son:
1. El
crecimiento y elongación del intestino medio que adquiere forma de asa, de ahí
que se le denomine asa intestinal primitiva o media, la cual presenta dos
porciones: una cefálica y otra caudal, el límite entre ambas porciones es el
conducto onfalomesentérico. Entre las dos ramas se encuentra, en el espesor del
mesenterio dorsal como un eje, la arteria mesentérica superior que irriga el
intestino medio.
Figura 2 Formación del asa intestinal primitiva y sus dos ramas. Tomado de Moore, 2013.
2. Debido al crecimiento del hígado por su función hematopoyética, así como el desarrollo marcado del mesonefros, hacen que la cavidad abdominal se reduzca relativamente y resulte insuficiente para contener al asa intestinal primitiva que:
a. Se elonga
cada vez más, por lo que el asa intestinal abandona la cavidad abdominal a
través de la comunicación con el celoma extraembrionario.
b.
Se sitúa
transitoriamente en el interior del cordón umbilical en desarrollo a mediados
del segundo mes, originando de esa forma la hernia umbilical fisiológica.
Figura 3. Evolución del asa intestinal primitiva durante su desarrollo. Tomado de
Moore, 2013.
Casi al mismo tiempo se produce una rotación del asa intestinal primitiva, hasta completar 270 grados, en sentido inverso al movimiento de las manecillas del reloj, en esta rotación, la arteria mesentérica superior actúa como eje.
Figura 4 El mesenterio del asa
intestinal primitiva presenta notables cambios durante la rotación en la décima
semana y el enrollamiento del intestino. Cuando la rama caudal del asa se mueve
al lado derecho de la cavidad abdominal, el mesenterio dorsal se tuerce
alrededor del origen de la arteria mesentérica superior. Tomado de Moore, 2013.
3. Al tiempo
que continúa el crecimiento de las asas intestinales, en ese espacio tan
reducido, estas comienzan a enrollarse. (Figura 4 c)
4. En el
tercer mes de vida fetal, el aumento de volumen de la cavidad abdominal, así
como la disminución del ritmo de crecimiento del hígado y la regresión del
mesonefros, favorecen el retorno de las asas intestinales primitivas hacia la
cavidad abdominal. (Figura 4 d)
Figura 5. Evolución del asa intestinal primitiva durante su desarrollo. Tomado de Moore, 2013.
El reingreso de las asas intestinales a la cavidad abdominal se realiza de tal forma que, la última porción en salir es la primera en regresar, o sea, la rama cefálica que producto de la rotación ahora es caudal. Estas asas se sitúan en la parte central e izquierda de la cavidad abdominal, rechazando al intestino posterior hacia la izquierda, y las porciones que reingresan, se sitúan cada vez más a la derecha.
Figura 6. Etapas del desarrollo del ciego y el apéndice. D. Apéndice vermiforme
en diferentes posiciones. Tomado de Moore, 2013.
El apéndice, la parte baja final del ciego y el colon sigmoides, sin embargo, retienen sus mesenterios libres.
Figura 7. Desarrollo embrionario del
apéndice a partir de la 6ta semana y su crecimiento hasta la 12 semana. Tomado
de Moore, 2013.
En un 5% a 15% de los sujetos no se produce el desplazamiento en sentido medial del apéndice adulto. En estos casos, el apéndice adopta una morfología infundibuliforme. Cuando conserva su morfología normal, se dispone simétricamente sobre el vértice cecal.
Figura 8. Tres tipos de ciego y apéndice. A y B, Formas infantiles. Cuando están presentes en el adulto, representan una leve interrupción del desarrollo. C, Forma madura y más común. [sk4] Tomado de Skandalakis, 2014.
Wakeley afirmó que la posición asimétrica del apéndice se debe al ritmo más rápido de las paredes cecales derecha y anterior durante la infancia. La posición simétrica constituye la normal en el apéndice maduro.
Maissel
defendió la existencia de una rotación del colon derecho y el ciego alrededor
de su eje longitudinal. Por lo tanto, el apéndice retrocecal constituye una
estructura juvenil.
La sección
transversal del apéndice es circular hasta la duodécima semana, momento a
partir del cual adopta una morfología lobulada. Hacia los meses cuarto y quinto
se desarrollan vellosidades que desaparecen con anterioridad al nacimiento. Un
reducido número de vasos linfáticos aparece en la pared apendicular hacia el
séptimo mes; su cantidad se incrementa hasta la pubertad y, a partir de
entonces, se reduce de forma gradual. La obliteración de la luz es un hallazgo
frecuente en el paciente anciano. (Skandalakis, 2014)
Los ganglios
linfáticos aparecen en la pared del apéndice para el séptimo mes y aumentan
hasta la pubertad, después de lo cual disminuyen gradualmente
La forma del mesocolon transverso es diferente, ya
que se fusiona con la pared posterior del epiplón mayor, pero mantiene su
movilidad. El mesenterio de las asas intestinales al principio se continúa con
el del colon ascendente y, cuando el mesenterio de este último se fusiona con
la pared abdominal posterior, el mesenterio pierde esta unión, al tiempo que se
produce una nueva forma de fijación que se extiende, desde el área donde el
duodeno se hace intraperitoneal, hasta la unión ileocecal.
Anomalías
congénitas
Debido a la naturaleza
aparentemente vestigial del apéndice, cabría esperar una notable variabilidad
de este órgano, aunque en realidad no es así. Las variaciones apendiculares son
escasas y, en cualquier caso, infrecuentes. Aunque el apéndice parece representar
un órgano digestivo vestigial en el ser humano, se trata de un órgano linfoide
funcional totalmente desarrollado.
Figura 9 Defectos congénitos de la rotación del intestino primitivo medio. Tomado de
Moore, 2013.
Ausencia del apéndice
La ausencia de
apéndice puede deberse a la falta de formación durante la octava semana. Otra
posibilidad es que se desarrolle al mismo ritmo que el ciego, por lo que
estaría presente sin demarcación alguna con respecto al resto de éste. Esta
situación es más probable cuando existen más de cuatro haustras en el ciego.
Según Williams,
la posibilidad de autoamputación, invaginación o vólvulo apendicular exige
realizar una exploración del intestino y la cavidad abdominal para detectar un
apéndice momificado con anterioridad a cualquier diagnóstico de agenesia.
Tanto Morgagni
(en 1719) como Hunter (en 1762) describieron la ausencia del apéndice. Se han
publicado un reducido número de casos de ausencia de apéndice o ausencia de
apéndice y ciego.
Collins detectó
cuatro casos en 71.000 muestras examinadas, y encontró solamente 46 en la
bibliografía especializada (hasta el año 1931).
Collins
Propuso una clasificación:
· Tipo I, ausencia completa del apéndice y el ciego.
· Tipo II, ciego rudimentario y ausencia del
apéndice.
· Tipo III, ciego normal sin apéndice.
· Tipo IV, ciego normal y apéndice rudimentario.
· Tipo V, ciego gigante sin apéndice.
La
malformación más común según esta clasificación es el tipo III.
Se ha señalado la
ausencia completa del apéndice vermicular (Merling, Meckel, Lafforgue), sin que
esta ausencia sea la consecuencia de fenómenos patológicos o de una resección
operatoria. Chevrey identifico un caso de
agenesia apendicular, advirtiendo que tal diagnóstico no puede alcanzarse sin
una exploración completa de las áreas ileocecal y retrocecal. (Skandalakis, 2014)
Apéndice ectópico
Fawcitt
encontró un apéndice en el tórax asociado a una rotación patológica y un
defecto diafragmático. Babcock describió la extirpación de un apéndice
localizado en la región lumbar. Abramson presentó un caso de un apéndice
situado en el interior de la pared cecal posterior y carente de serosa. (Skandalakis,
2014)
Apéndice izquierdo
Hay cuatro
casos en los que se puede encontrar un apéndice izquierdo.
1. Situs inversus viscerum o totalis.
2. Mal rotación intestinal.
3. Ciego "migratorio" con un mesenterio
largo.
4. Apéndice excesivamente largo que cruza la línea
media.
La
trasposición visceral puede predecirse a partir de la posición del corazón del
paciente. Por el contrario, la ausencia de rotación puede pasar desapercibida
si no se dispone de radiografías. Por otra parte, es preciso indicar que el
dolor asociado a la apendicitis se percibe en el cuadrante inferior derecho
(CID) en alrededor de un 50% de los sujetos con trasposición visceral.
Cuando el
ciego y el apéndice no se encuentren en la fosa ilíaca derecha será necesario
explorar el canal paravertebral en el espacio subhepático derecho; si aun así
no se pudiera localizar el ciego, la incisión deberá cerrarse. Se practicará
una incisión a lo largo de la línea media con el fin de acceder a los
cuadrantes inferiores izquierdo y derecho. (Skandalakis, 2014)
Anomalías
numéricas.
Duplicación
La agenesia del apéndice es
rarísima, aunque está documentada. La duplicación apendicular también es muy
rara (0,004%) (Bluett, 1987).
Waugh describió tres tipos de duplicación de
apéndice:
1.
Duplicación a
partir de una base apendicular común. Apéndice en doble barril, con una hoja
muscular común y, a menudo, una comunicación distal entre las luces (este tipo
de duplicación tubular también se ha observado en el intestino grueso y el
intestino delgado).
2.
Dos apéndices
salidos separadamente del ciego, sea de una y otra parte de la válvula
ileocecal, sea a lo largo de una tenía. Apéndice doble semejante al de las
aves. Las estructuras se asientan simétricamente a ambos lados de la válvula
ileocecal (este trastorno se asocia a otras anomalías graves y puede constituir
una forma leve de gemelización del intestino posterior).
3.
Biloculación
del ciego, cada parte con un apéndice. Duplicación tipo tenía cólica. Se
desarrolla un apéndice normal en su posición habitual y se forma un apéndice de
menor tamaño sobre una tenía. Esta organización puede deberse al desarrollo
continuo de la tumefacción cecal transitoria observada entre las semanas sexta
y séptima de desarrollo.
En el mismo orden debe señalarse la posibilidad de
divertículo apendicular (1 %).
El divertículo de Meckel es una persistencia del
conducto vitelino. Su frecuencia es del orden de 1 sobre 500. Presenta la
particularidad de poder contener una mucosa de tipo gástrico.
La clasificación de Claves y Wallbridge de las
duplicaciones apendiculares. Kjoseev y Losanoff detectaron un segundo apéndice
en el ángulo esplénico del colon y
consideraron que se trataba de un nuevo subtipo de la anomalía de tipo B de
Cave-Wallbridge. (Skandalakis, 2014)
Figura 10' El sistema de clasificación de duplicación de Cueva y Wall bridge. A. Un
ciego y una duplicación parcial del apéndice con una sola base. B. Los
apéndices completamente separados se levantan de un solo ciego. C. El segundo
apéndice que normalmente se levanta de la tenia de la pared del ciego. D. Anomalías
que representan la duplicación en la flexión hepática y en la flexión del bazo.
E El ciego doble, cada uno con su propio apéndice. Tomado de Skandalakis, 2014.
Surgical anatomy and technique. 4ta edición. Editorial Springer.
La duplicación es un hallazgo poco frecuente; Collins observó solamente dos casos de duplicación apendicular congénita y un caso de seudoduplicación postinflamatoria en un conjunto de 71.000 muestras. En el año 1992, Arda y cols. elevaron el número de casos descritos a unos 100. Tinckler describió un apéndice triplicado asociado a otras anomalías, mientras que Mesko y cols. descubrieron un apéndice en herradura con una luz continua permeable y dos orificios independientes de desembocadura al ciego, y un mesoapéndice en forma de abanico durante una intervención quirúrgica.
Lin y cols. sugirieron comprobar de forma
sistemática la duplicación apendicular durante la cirugía, en especial en el
paciente con signos clínicos de apendicitis y un apéndice normal en la
laparotomía. (Skandalakis, 2014)
Anomalías
del apéndice
Mucosa pancreática heterópica. Muy rara. Se ha documentado la presencia de mucosa gástrica,
tejido pancreático y mucosa esofágica en el apéndice.
Divertículos. Aunque el apéndice
puede presentar duplicaciones de igual forma que cualquier otra porción
intestinal, tan sólo se ha publicado un reducido número de casos de formación
de divertículos apendiculares congénitos verdaderos. La posibilidad de encontrar un divertículo apendicular (1%) (Delikaris,
1983).
Figura
11 Divertículos del apéndice. Tomado de Skandalakis,
2014. Surgical anatomy and technique. 4ta edición. Editorial Springer.
Variantes en su origen:
Clasificación de Treves
Tipo 1: fetal, con una forma cónica en su origen.
Tipo 2: el apéndice se origina en el fondo del
ciego.
Tipo 3: el apéndice se origina dorso medial, por
fuera del ciego (el más común).
Tipo 4: el apéndice se origina a un lado del
orificio ileal.
El tipo 1 o fetal, también conocido como “tipo
cónico” sucede cuando el lumen apendicular se estrecha abruptamente después de
su origen cecal y se presenta en 2 a 3 % de los adultos. Este tipo también se
caracteriza por estrechamiento continuo desde el ciego hacia el apéndice.
Anomalías de posición del ciego
Se explican
por mecanismos embriológicos bien codificados. El asa intestinal inicial, unida
al ombligo por el conducto vitelino, posee sobre su rama inferior una
dilatación llamada brote cecal. Esta asa intestinal realizará una rotación
durante la cual el brote cecal emigrará progresivamente hacia la fosa ilíaca
derecha.
Anomalías de rotación, un paro o un exceso de emigración del ciego, explican las diferentes localizaciones anatómicas halladas:
Figura 12 3. Posición retro cecal. Variantes de adherencia peritoneal. 4. Localizaciones cecales ectópicas. Tomado de Skandalakis, 2014.
La posición más frecuente es el ciego pélvico, especialmente en la mujer (20-40 %), menos frecuente en el varón (15 %). La posición subhepática (5 % en el adulto) es clásica. El mesenterio común por defecto de adhesión completa es más raro, con un ciego y un colon derecho totalmente libres en la cavidad abdominal mayor. El síndrome de Chilaiditi (posición interhepatodiafragmática del colon) es excepcional (0,025 %). El ciego a la izquierda (por situs inversus) sólo se cita para tenerlo en cuenta. Aún más excepcional es el apéndice en el interior de la cavidad torácica.
Anatomía normal.
Consideraciones
generales
Desde
el punto de vista descriptivo el apéndice ofrece
a nuestro estudio su forma, sus dimensiones, su conformación exterior y su
conformación interior.
1. Forma y dimensiones. Punto de
implantación. El apéndice del adulto, casi
siempre flexuoso y cilíndrico, es rara vez fusiforme y muy excepcionalmente
esférico. Su disposición es regida por la inserción de su mesenterio y su
implantación cecal. En el embrión es rectilíneo; su meso no ejerce ninguna
tracción y el ciego no está distendido ni acodado. Las sinuosidades del
apéndice son independientes de su longitud y la disposición rectilínea (14,5
por 100) está asociada a la laxitud del mesenterio. Así, pues, a la brevedad de
este debe sus inflexiones. En ciertos casos Lafforgue lo ha encontrado espiral
(5 por 100); por dos veces describía un doble círculo a la manera de un 8 de
guarismo. (Testut-Latarget,
1994)
La
longitud media es de 8 a 10 centímetros. Desde este punto de vista, los
apéndices se pueden clasificar en dos grupos:
1. apéndices de 7 a 9 centímetros (27,5 por
ciento);
2. apéndices de 10 a 12 centímetros (36 por
100).
Las dimensiones extremas observadas son: de
2,5 centímetros (Ribbert) y de 23 centímetros (Luschka).
Figura 13 Corte de la válvula ileocecal, para poner de manifiesto su constitución anatómica (esquemática).
1,
valva superior de la válvula, — 2, valva Inferior. — 3, frenillo
posteroexterno. — 4, mitad posterior del orificio. — 5, íleon. — 6, ciego. —
6’, colon ascendente. — 7, peritoneo. — 8, capa de las fibras musculares
longitudinales. — 9, capa de las fibras musculares circulares. — 10, túnica
celular. — 11, túnica mucosa.
El
diámetro es ordinariamente el de una pluma de oca que varía de 3 a 5 milímetros
(48 por 100) y de 5 a 8 milímetros (36,5 por 100). Ofrece a veces abolladuras.
Por último, su calibre puede alcanzar más de un centímetro de diámetro, sin que
el conducto esté distendido.
El punto de
inserción asienta en la cara interna del ciego (47 por 100), o en la
posterointerna (36 por 100), en la unión de los dos tercios superiores y el
tercio inferior de esta cara, a 3 centímetros por debajo de la válvula de
Bauhin.
Este origen
parece determinado por una acodadura o angulación del ciego. Esta angulación
puede no existir, y el apéndice se implanta entonces en el fondo del bonete
cecal que ha conservado el tipo embrionario.
Figura 14. Implantación del apéndice (según Quénu y Heito-Boyer). A, Implantación laterocecal. En realidad, la implantación se hace en el fondo del ciego acodado en ángulo recto sobre la porción inferior. — B, implantación subcecal. — C, implantación retroileal.
Por el contrario, la angulación puede ser muy pronunciada y llegar al ángulo agudo; en este caso el apéndice adopta el tipo retrocecal. Por otra parte, la angulación cecal, en lugar de producirse normalmente atrás y a la izquierda, puede establecerse hacia delante y hasta a la derecha. En este caso el apéndice es laterocecal externo o anterior. En suma, según Quénu y Heitz-Boyer, el apéndice nace siempre en el fondo del ciego: la acodadura de éste es lo que determina la implantación apendicular, en general por detrás y por dentro, y más raramente por delante y por fuera. Sea como fuere, las tres cintillas del intestino grueso se originan en el punto de implantación del apéndice: las fibras longitudinales del apéndice, llegadas a su punto de implantación, se esparcen y se dispersan en las tres cintillas colónicas. (Testut-Latarget, 1994)
Este orificio
asienta aproximadamente a 3 centímetros por debajo de la válvula de Bauhin.
Generalmente, según Lafforgue, el orificio tiene forma de boca o de infundíbulo
(63 por 100). En otros casos es muy estrecho (20 por 100) y presenta arrugas y
pliegues semejantes a los que se encuentran en el orificio interno del cuello
de un saco herniario. Por último, el abocamiento puede presentarse en forma de
un orificio exactamente circular. En
este orificio algunos autores (Weitbrecht y Gerlach) han descrito una válvula:
«a la entrada del apéndice, en el intestino, existe algunas veces — dice
Gerlach — una válvula formada por los pliegues de la pared interna. Sobre ella,
del lado del peritoneo, viene una brida conjuntiva fuertemente tensa». Ciertos
autores niegan la existencia de esta válvula. Según Lafforgue, que sólo la ha
encontrado dos veces en 200 sujetos, la existencia de esta válvula es el efecto
de la presión mecánica que
Otro estrechamiento es la válvula de Manniga,
situado en el conducto apendicular en la unión del tercio medio con proximal.
Figura 15. Esquema de ciego y apéndice que muestra la Válvula de Gerlach y Weitbrecht, así como, el estrechamiento de Manniga. Tomado de CMCG 2008
Figura 16. Fecalito obstruyendo la luz apendicular,
enclavado en la válvula de Gerlach. Tomado de Misiewicz, 1995. Atlas de
gastroenterología clínica. Mossby.
2. ° Conformación exterior. El apéndice es liso. Su coloración es gris rosada en estado normal; su consistencia, firme y elástica. Cuando se halla inflamado, sus paredes tumefactas son más coloradas, se vuelven rojas o violáceas, hasta negruzcas; su consistencia es más rígida. (Testut-Latarget, 1994)
3.
° Conformación interior. El apéndice cecal tiene una cavidad central
que ocupa toda su longitud. Esta cavidad es muy estrecha, a menudo virtual. El
calibre del conducto es generalmente de 1 a 3 milímetros (80 por 100).
En el feto, el
conducto apendicular está relativamente más desarrollado y comunica con la
ampolla cecal por un orificio más ancho. Este conducto está ordinariamente
lleno de meconio. En el adulto contiene a menudo moco, producto de secreción de
su túnica interna. La cavidad apendicular puede estar obliterada parcialmente,
ora por un cuerpo extraño (cálculo estercoráceo, pepita de uva, etc.), ora por
la simple tumefacción o las adherencias de la mucosa. En el anciano, aparte de
todo fenómeno de inflamación, la cavidad apendicular puede no solamente
estrecharse, sino obliterarse en parte o en su totalidad. Se observa entonces
una reducción de todas las paredes del apéndice y, por lo tanto, de todas las
dimensiones del órgano. Es el apéndice
senil (Mériel). (Testut-Latarget, 1994)
B.
Topografía
Situación. El apéndice acompaña topográficamente a la
migración del ciego en el curso de su evolución embrionaria. En el adulto está,
pues, ordinariamente situado en la fosa iliaca derecha. Es su posición
habitual. Pero siguiendo al ciego, puede ocupar como este órgano: una posición alta, es decir, estar
delante del riñón derecho y debajo de la cara inferior del hígado; una posición baja en la cavidad
pélvica; una posición izquierda en la fosa iliaca izquierda .
Pero si el
apéndice sigue el destino del ciego, puede ocupar también, en relación con
éste, posiciones variables. Sus situaciones son interesantes anatómica y
quirúrgicamente. He aquí, según Lafforgue, cuáles son los porcentajes
observados. El apéndice, en relación con el ciego, puede ser ascendente,
descendente, externo o interno.
El apéndice ascendente se observa en el 13 por
100 de los casos. Es entonces retrocecal y puede subir delante del riñón hasta
el hígado.
El apéndice descendente es con mucho el más frecuente.
Se le observa en el 41.5 por 100 de los casos. Su extremo inferior penetra en
la pelvis menor.
En su posición externa (26 por 100 de los casos) se
aloja en el seno cecoparietal, por dentro de la espina iliaca anterior y
superior.
Finalmente, en el
17 por 100 de los casos, es interno y
se dirige al lado de la cavidad abdominal. (Testut-Latarget, 1994)
En
los pacientes vivos, la posición del ciego depende de la postura, la
respiración, el tono muscular abdominal y el estado de distensión intestinal.
Cuando un sujeto se sitúa en posición de bipedestación, el ciego y el apéndice
suelen descolgarse por encima del borde pélvico. Desde el vértice del ciego (el
único punto relativamente fijo), el apéndice se proyecta en cualquier dirección
y su extremo puede adherirse a prácticamente cualquier órgano abdominal, con
excepción del bazo.
Figura
17. Variaciones de la posición topográfica del apéndice. Desde su base en el
ciego, el apéndice puede extenderse (A) en sentido craneal, retrocecal y
retrocólico; (B) en sentido caudal, pélvico; (C) en sentido caudal hacia la derecha,
subcecal; o (D) en sentido craneal hacia la izquierda, ileocecal (puede pasar
por delante o por detrás del íleon). [sk4]
No cabe duda de que la terminología empleada para describir la posición del apéndice constituye una importante fuente de confusión para el cirujano que pretende aplicar las descripciones contenidas en la bibliografía a la realidad del quirófano. Sir Frederick Treves diseñó un esquema de posiciones apendiculares basado en las manecillas del reloj.
El significado exacto de «retrocecal» resulta
preocupantemente confuso en un trabajo de Wakeley publicado en 19337, donde se revisaron 10.000 casos post
mórtem y se describieron cinco posiciones típicas del apéndice. Por orden de
frecuencia, las posiciones son: 1) retrocecal-retro-cólica, libre o fija; 2)
pélvica o descendiente; 3) subcecal, pasando hacia abajo y a la derecha; 4)
ileocecal, pasando hacia arriba y anterior, izquierdo al íleon; y 5) ileocecal,
por detrás del íleon. Cuando se dice que la posición del apéndice es
«retrocecal» o «retrocólica», ¿se indica si la posición del órgano es
intraperitoneal o extraperitoneal? Esta diferencia no resulta, en absoluto,
trivial.
Figura 18. Posiciones anterior y posterior del vértice
apendicular. [oc]
El punto de abocamiento del apéndice queda fijo en relación con el ciego. Mac Burney admite que la proyección del punto de implantación del apéndice en la pared abdominal anterior correspondería al centro de la línea que reúne la espina iliaca anterior y superior al ombligo. (Testut-Latarget, 1994)
Figura 20 El punto de MacBurney. El ciego y el apéndice, en rojo, se ven proyectados sobre la
pared abdominal anterior: el apéndice en posición normal está representado en
líneas de trazo continuo, mientras que las diferentes posiciones anómalas que
puede adoptar se han dibujado en líneas de trazo interrumpido. 1, punto de Mac
Burney, correspondiente a la desembocadura del apéndice en el ciego. 2, espina iliaca anterosuperior. 3, ombligo. 4, apéndice en posición ascendente. 5, apéndice en posición interna. 6, apéndice
en posición externa. 7, apéndice en posición ascendente. 8, ciego. 9, colon
ascendente. 10, terminación del Íleon. Testut-Latarget, 1994. Anatomía Humana. Salvat.
Se designa este punto con el nombre de punto de Mac Burney. El dolor provocado en él sería la característica de la apendicitis. En realidad, no hay que conceder una importancia absoluta a este punto. Lanz ha demostrado que la proyección de la base del apéndice correspondía generalmente a la línea que reúne las dos espinas iliacas anterior y superior y se hallaba en la unión del tercio externo de esta línea con los otros dos tercios (puntos de Lanz). La clínica y la anatomía conceden menos interés hoy a estos puntos de proyección. Generalmente, el dolor localizado por dentro del ciego, sea cual fuere la posición de éste, señala la apendicitis crónica. (Testut-Latarget, 1994)
Relaciones.
Por su situación
relativa al ciego es como estudiaremos las relaciones del apéndice. No
describiremos de nuevo las relaciones del ciego en la fosa iliaca derecha.
Figura 21.
Implantación del apéndice (según Quénu y Heitz-Boyer). A, Implantación
laterocecal. En realidad, la implantación se hace en el fondo del ciego acodado
en ángulo recto sobre la porción inferior. B, implantación subcecal. C,
implantación retroileal. Testut-Latarget,
1994.Anatomía Humana. Salvat.
b) Apéndice
externo. El apéndice
externo (26 por 100 de los casos) está alojado en el canal formado por la unión
de la pared abdominal anterior y la fosa iliaca interna. Se halla en relación
con el arco de Falopio, descansa sobre el músculo iliaco, siguiendo la porción
externa del ciego y cubierto por la pared abdominal anterior. Puede así
penetrar en un saco de hernia (apendicitis herniaria).
(Testut-Latarget, 1994)
c) Apéndice
interno. El apéndice en
situación interna se dirige hacia la gran cavidad abdominal. Sigue la parte
inferior del íleon. En ciertos casos, cuando el meso es muy corto o cuando el
adosamiento mesentérico es extenso, el apéndice puede ser retroileal e intramesentérico. Saltan
a la vista las dificultades operatorias con que se tropieza para buscar este
órgano en semejante situación. (Testut-Latarget, 1994)
Figura
23 Apéndice en situación interna. La pared abdominal ha sido Incidida y el
colgajo reclinado hacia abajo y afuera. 1, apéndice: en este sujeto el
apéndice, fijo sobre la pared iliaca, tenía su meso comprendido en la
terminación del mesenterio. 2, íleon. 3,
ciego. 4, fosita ileoapendicular. 5, colon ascendente. 6, vasos Iliacos externos. 7, vasos espermáticos. 8, epiplón mayor. Testut-Latarget, 1994. Anatomía Humana.
Salvat.
d) Apéndice
ascendente o retrocecal. El apéndice en tal posición está cubierto por
el ciego. Si éste está fuertemente pegado, es decir, si el peritoneo cecal no
da la vuelta a todo el órgano, el apéndice puede estar en contacto casi directo
con el tejido celular subperitoneal y la fascia iliaca, de los que le separa
sólo una delgada hojuela de adosamiento. La parte superior del apéndice
retrocecal está en relación con la pared lumbar. Si el apéndice es largo, entra
en conexión con el tejido celuloadiposo perirrenal y con el mismo riñón.
(Testut-Latarget, 1994)
Figura 24.
Apéndice en situación ascendente. La pared abdominal ha sido incidida y el
colgajo reclinado hacia abajo y afuera; el ciego ha sido traccionado hacía
arriba. 1, apéndice, con 1% su meso. 2,
ciego. 3, repliegues perifonéales que
determinan la formación de una fosita retrocecal en cuyo fondo se esconde el
apéndice. 4, fosa iliaca. 5, terminación del íleon. 6, arteria iliaca externa, con la vena por dentro
de ella. 7, epiplón mayor. 8, vasos espermáticos. Tomado de Testut-Latarget, 1994. Anatomía Humana.
Salvat.
Orificio del apéndice. Como veremos más adelante, el apéndice
vermicular se implanta, a consecuencia de la acodadura del ciego de que hemos
hablado, en la parte inferior de la pared posterointerna del ciego. En este
punto, pues, se encuentra en el adulto el orificio apendicular. Este orificio
asienta aproximadamente a 3 centímetros por debajo de la válvula de Bauhin.
Generalmente, según Lafforgue, el orificio tiene forma de boca o de infundíbulo
(63 por 100). En otros casos es muy estrecho (20 por 100) y presenta arrugas y
pliegues semejantes a los que se encuentran en el orificio interno del cuello
de un saco herniario. Por último, el abocamiento puede presentarse en forma de
un orificio exactamente circular. En este orificio algunos autores (Weitbrecht
y Gerlach) han descrito una válvula: «a la entrada del apéndice, en el
intestino, existe algunas veces — dice Gerlach — una válvula formada por los
pliegues de la pared interna. Sobre ella, del lado del peritoneo, viene una brida
conjuntiva fuertemente tensa». Ciertos autores niegan la existencia de esta
válvula. Según Lafforgue, que sólo la ha encontrado dos veces en 200 sujetos,
la existencia de esta válvula es el efecto de la presión mecánica que ejerce
una concreción o un cálculo estercoráceo en las paredes del apéndice. Clado
niega también la existencia de esta válvula ostial. Según los exámenes
complementarios que hemos efectuado, podemos decir que es excepcional y no
tiene la importancia de una formación diafragmática capaz de obstruir el
orificio apendicular durante la repleción del ciego.
Ciertos autores han investigado si existía una
relación entre la edad y los fenómenos de adosamiento del ciego. Legueu, que
examinó el ciego de cien niños, sólo en seis lo ha encontrado parcialmente
adherente. Pérignon, en su tesis inaugural, nos dice que siempre ha encontrado
libre el ciego en los recién nacidos y en el niño, mientras que el del adulto
lo ha encontrado adherente en una proporción del 14 por ciento. Según Turnesco,
no habría que recurrir a la edad para explicar el exceso de adosamiento.
Según este autor, la torsión del asa intestinal
es un fenómeno definitivamente realizado en el momento del nacimiento y que no
prosigue con la edad. Además, el exceso de adosamiento parietocólico o
parietocecal no es la consecuencia de la migración exagerada del ciego.
Turnesco ha comprobado, en efecto, que en el recién nacido el ciego ocupa en la
fosa iliaca derecha una situación variable, pero que recuerda la del adulto,
esto independientemente de la extensión del adosamiento colomesocólico derecho.
Por otra parte, cinco veces entre 38 cadáveres de recién nacidos, en el 13 por
100 de los casos, por consiguiente, había exceso de adosamiento. Este exceso
puede ser un fenómeno precoz, puesto que puede existir desde el nacimiento; es
además compatible con una posición alta del ciego.
Todo se reduce, en suma, a grados de procesos
de coalescencia del mesenterio primitivo al peritoneo parietal o, si se quiere,
al proceso de adosamiento mesenterico- colomesocólico derecho. La figura 23
indica esquemáticamente los diferentes grados de la fijación cecal, según la
extensión de los fenómenos de coalescencia.
Figura
25. Diferentes grados de fijación cecal. I, II, disposición normal : el
ciego es llevado por el mesenterio. —III, ciego completamente fijo. — IV, ciego
móvil en su totalidad con la esquematización de una fosita subcecal formándose
a través de la aponeurosis lumboiliaca.
3. Peritoneo apendicular. En el apéndice, el peritoneo se conduce absolutamente como un
asa de intestino delgado; lo rodea en casi todo su contorno y, adosándose a sí
mismo en uno de sus bordes, forma un verdadero meso, el mesoapéndice, que ata el órgano en cuestión, por una parte, al
ciego y, por otra parte, a la porción terminal del mesenterio.
El mesoapéndice
tiene la forma de un triángulo o, más bien, de una hoz, con una base, un
vértice y dos bordes.
Figura 26 El apéndice cecal y su meso; vista anterior. 1, ciego. 2, íleon. 3, apéndice cecal. 4, mesoapéndice. 5, arteria lleocecoapendiculocólica. 6, vasos apendiculares. 7, ganglios apendiculares. 8, ganglios Ileocecales anteriores. 9, ganglios mesentéricos. Tomado de Testut-Latarget, 1994. Anatomía Humana. Salvat.
Su base se implanta primero en el lado interno del ciego, según una línea que se extiende de la base del apéndice al ángulo ileocecal. Más arriba, más allá de este ángulo, el mesoapéndice se confunde, en una extensión de 2 o 3 centímetros con la hoja inferior del mesenterio, de la que no es más que una dependencia. Su vértice, en la mayoría de los casos, en todos los casos según Clado, corresponde al mismo vértice del apéndice. Sin embargo, en ciertos sujetos el meso no se extiende hasta el extremo libre del apéndice; este extremo está entonces envuelto completamente por la serosa, y esto en una extensión que varía de ordinario de 1 a 15 milímetros. El borde convexo del meso adhiere al borde superior del apéndice. El borde cóncavo, libre y flotante en la cavidad abdominal, corresponde a la arteria apendicular, y precisamente esta arteria es la que, al llegar directamente al apéndice, es decir, yendo a él por el camino más corto, levanta el peritoneo y determina la formación del pliegue que acabamos de describir. Como todos los pliegues peritoneales, el mesoapéndice es a veces delgado y transparente. Pero esta disposición es rara en el adulto. Generalmente es invadido por la grasa, que, cuando se deposita entre estas dos hojas, lo convierte en grueso, pesado y opaco. (Testut-Latarget, 1994)
A nivel de su base, el mesoapéndice ofrece muy
frecuentemente un ganglio linfático. Clado considera erróneamente este ganglio
como constante, haciendo observar que no siempre está aislado e independiente,
que se le ve con bastante frecuencia desplazarse por dentro para alojarse en la
porción terminal del mesenterio, y en este caso no es más que un simple ganglio
mesentérico, el último o el más inferior de estos ganglios. (Testut-Latarget,
1994)
En
la mujer, el mesoapéndice está unido algunas veces a los órganos intrapélvicos
por un pequeño repliegue falciforme, que, partiendo de su base, cruza los vasos
iliacos para venir a continuarse con el borde superior del ligamento ancho
correspondiente. Clado, que ha designado este repliegue con el nombre de ligamento apendiculoovárico, lo
considera como estableciendo comunicaciones linfáticas entre el apéndice y el
ovario. Para él sería constante e incluso algunas veces se encontraría en el
hombre en estado de vestigio. Lafforgue, menos afortunado, sólo lo ha observado
diecisiete veces en los noventa individuos del género femenino que ha
examinado, o sea en la proporción del 20 por 100. Este repliegue peritoneal es
el mismo que ha sido descrito por los autores con los diversos nombres de lumboovárico, infundibulopelviano,
ilioovárico y ligamento
superior del ovario. Morfológicamente, representa (Durand) el resto del
meso que envuelve al ovario al tiempo de su descenso.
La
morfología del mesoapéndice depende de dos factores: del origen de la arteria
apendicular y de la extensión del adosamiento mesocólico derecho. En efecto, si
el adosamiento mesocólico es extenso, el meso es más corto. Lo mismo ocurre
cuando el origen de la arteria apendicular es bajo. Hemos visto que en el
adulto el apéndice y su meso están habitualmente libres. Fuera de las causas
patológicas, el apéndice puede ser adherente a consecuencia de la extensión del
adosamiento mesocólico.
La posición
retrocecocólica está, en general, en relación con este adosamiento. Entre este
caso y el tipo que hemos descrito hay grados intermedios.
(Testut-Latarget, 1994)
Figura 27. Las tres disposiciones del peritoneo apendicular (T.-J.). A, el apéndice sólo está unido a la terminación del íleon por un meso que le permite la mayor movilidad. B, el mesoapéndlce se inserta en la fosa Iliaca: el apéndice puede oscilar únicamente a derecha e izquierda. C, el apéndice se halla completamente cubierto por el peritoneo de la fosa iliaca; queda fijo. 1, apéndice. 2, mesoapéndice. 3, ciego. 4, íleon. 5, fosa Iliaca. 6, vasos espermáticos que cubren los vasos Iliacos externos. 7, arteria epigástrica. Tomado de Testut-Latarget, 1994. Anatomía Humana. Salvat.
Fositas ileocecales. La serosa peritoneal, al pasar del intestino delgado al ciego, forma dos repliegues especiales, los cuales determinan la aparición de dos fositas: la fosita cecal superior y la fosita cecal inferior.
a)
La fosita cecal superior (fosita
ileocecal superior de Waldeyer, Tréves y Tuffier) ocupa la parte anterosuperior
del ángulo ileocecal. Su abertura mira hacia dentro. Su vértice, dirigido hacia
fuera, corresponde a la parte anterior de la línea circular que señala el punto
de unión del íleon con el ciego. Esta fosita está circunscrita: hacia atrás, por el mesenterio y, por debajo
de éste, por el segmento terminal del íleon;
hacia delante, por un repliegue peritoneal de forma triangular que,
partiendo de la hoja derecha del mesenterio, se dirige hacia abajo y afuera
para ir a terminar en la parte interna del ciego. El borde libre de este
repliegue, cóncavo hacia dentro, corresponde a la arteria ileocecal anterior, y
es precisamente esta arteria la que, levantando el peritoneo, determina la
formación del repliegue y de la fosita subyacente. Es, pues, una fosita
vascular. La fosita cecal superior, muy pronunciada en el feto y en el recién
nacido, se acentúa o disminuye
progresivamente a
medida que el individuo avanza en edad. (Testut-Latarget, 1994)
Figura 28 Fosita cecal
superior.1, ciego. 2, apéndice cecal, separado hacia abajo. 3, íleon. 4,
mesenterio. 5, mesoapéndice. 6, repliegue mesentericocecal. 7, repliegue
ileoapendicular. 8, fosita cecal superior. 9, arteria ileocecal anterior. Tomado de Testut-Latarget, 1994. Anatomía
Humana. Salvat.
La fosita
cecal inferior (fosita ileocecal inferior de Waldeyer, Treves y Tuffier;
fosita ileoapendicular de
Jonnesco) está situada debajo de la precedente, en la parte inferior del ángulo
ileocecal. Para formarse de ello una idea exacta es preciso llevar el íleon
hacia arriba y separar hacia abajo con erinas el apéndice vermicular. Está
determinada por la presencia de un repliegue peritoneal, el repliegue ileoapendicular, Su borde
libre, rectilíneo o semilunar, limita por delante la entrada de la fosita.
(Testut-Latarget, 1994)
Figura 29. Fosita cecal
inferior. 1, ciego. 2, apéndice cecal, separado hacia abajo con erinas. 3,
íleon, separado con erinas hacia arriba. 4, mesenterio. 5, mesoapéndice. 6,
repliegue ileoapendicular. 7, fosita cecal inferior o ileoapendicular. 8,
fosita cecal superior. Tomado de Testut-Latarget,
1994. Anatomía Humana. Salvat.
Considerada desde
el punto de vista puramente morfológico, la fosita cecal inferior tiene la
forma de una pirámide triangular, con una base, un vértice o cúspide y tres
paredes. Su base, que no es más
que la entrada de la fosita, mira hacia abajo y a la izquierda, permitiendo,
según los casos, la introducción de uno o de dos dedos. Su vértice o cúspide, dirigido hacia fuera, corresponde a la parte inferior
del ángulo ileocecal. De sus tres paredes,
una, superior, está formada por la cara inferior del íleon, la segunda,
posterior, corresponde al mesoapéndice, y la tercera, anterior, está
constituida por el repliegue ileoapendicular. (Testut-Latarget,
1994)
Figura 30 Corte sagital de la fosita cecal inferior, para poner de manifiesto el modo como está constituida (esquemáticamente). 1, íleon, con 1’, su revestimiento peritoneal. 2, apéndice, con 2’, su peritoneo. 3, 3, mesenterio. 4, mesoapéndice. 5, repliegue ileoapendicular. 6, fosita ileoapendicular o cecal inferior. Tomado de Testut-Latarget, 1994. Anatomía Humana. Salvat.
El repliegue ileoapendicular contiene algunos vasos indicados por Bochdaleck, por Waldeyer y por Tuffier; erróneamente, por lo tanto, Tréves le ha dado el nombre de Fosita avascular.
Luschka,
de mucho tiempo atrás, había ya indicado la presencia de cierto número de
fibras musculares lisas en el espesor del repliegue ileoapendicular. Toldt,
habiendo encontrado de nuevo estos elementos musculares en el feto y podido
observar, además, su conexión con la túnica muscular del intestino no vacila en
considerar el repliegue que nos ocupa como una porción del peritoneo del íleon,
reforzada por fibras musculares, que, en el curso de su desarrollo, ha sido
arrastrada hacia abajo por el crecimiento del segmento basal del apéndice.
(Testut-Latarget, 1994)
Fositas retrocecales.
Independientemente de las fositas cecales
constantes que acabamos de describir, se han observado en la parte posterior y
superior del ciego, a nivel del punto en que el peritoneo se refleja desde la
fosa iliaca sobre este último órgano, una o dos fositas en forma de fondo de
saco, cuya abertura mira hacia abajo : las fositas retrocecales, muy
visibles cuando el ciego está vuelto hacia arriba .
Fig
31. Aquí el ciego y el apéndice han sido levantados. Se advierte entonces la
cavidad de la fosita retrocólica entre los dos pliegues aquí tendidos que la
limitan. El mesoapéndice aparece por la cara posterior. Sus conexiones con el
mesenterio son normales (según Turnesco).
Estas fositas retrocecales están limitadas por
dos pliegues peritoneales posteriores, que se extienden: uno, externo, de la
pared al ciego, es el pliegue parietocecal; el otro, interno, de la terminación
del mesenterio y de la pared abdominal al ciego, es el pliegue cecomesenterico
parietal .
Fig.
32 Fijación anormal del ciego y del íleon (según Bellocq). Una sonda acanalada
penetra por el lado interno en la fosita ileocecal y por el lado externo en la fosita
latero- cecal. Por delante del ciego se extiende el ligamento mesentérico
parietal con sus dos ramas que limitan cada una fosita. 1» ciego. — 2, íleon. —
3, colon ascendente. — 4, pelvis menor. — 5, mesenterio. — 6, ligamento retro
íleo- cólico. — 7, parte externa del ligamento mesentericoparietal. — 7’, parte
interna del mismo ligamento. — 8, hoja anterior del mesenterio común hecho
peritoneo parietal.
Fig
33 fijación anormal del ciego. El ciego se ha levantado; debajo de él se
perciben los ligamentos retrocecales que limitan, dos fositas retrocecales. En
la fosita interna penetra el apéndice. 1, ciego. — 2, íleon. — 3, colon
ascendente. — 4, pelvis menos. — 5, apéndice, con, por dentro de él: 5’, el
ligamento ileoparietal; 5”, el ligamento lleocecoapendicular. — 6, ligamento
parietocecal interno.—7, fosita retro-cecal interna. — 8, ligamento
parietocecal externo. — 8’, fosita retrocecal externa. — 9, Fosita laterocecal.
— 10, ligamento retroileocólico.
Estos pliegues fueron descritos antes como
ligamentos del ciego: el pliegue externo o parietocecal era designado con el
nombre de ligamento cecal superior por Tuffier, de ligamento parietocólico de
Frédet, de ligamento laterocólico ascendente por Alglave. Estos mismos autores
designaban el pliegue interno con el nombre de ligamento cecal inferior,
mesentericoparietal o ileocólico. Estos pliegues son el testimonio de la
progresión del adosamiento mesocólico derecho sobre el ciego. Encontramos estos
dos pliegues posteriores en el colon ascendente cuando el adosamiento no ha
llegado al ciego.
Las
fositas retrocecales tienen interés quirúrgico. El intestino es susceptible de
introducirse en su cavidad, determinando así la formación de una variedad muy
rara de hernia, denominada hernia retrocecal o hernia de Rieux.
Estructura
del ciego y del apéndice.
A.
Estructura
Como
toda parte del intestino grueso, la estructura del ciego y del apéndice
comprende cuatro túnicas concéntricas: 1, el peritoneo; 2, la muscular;
3, la submucosa; 4. la mucosa. (Testut-Latarget,
1994)
1. Túnica
serosa. Hemos descrito el peritoneo suficientemente para no tener que
insistir aquí. Añadamos que en el ciego y el apéndice la hoja visceral se
adhiere íntimamente a la musculosa subyacente.
2. Túnica muscular. La túnica muscular del ciego es semejante a la del intestino
grueso. En el apéndice es particularmente gruesa, componiéndose de dos capas
continuas: una superficial, longitudinal, que se continúa con las cintillas del
ciego; tiene de 250 a 300 µ de
espesor y está formada por fascículos paralelos. La capa circular es profunda y
más gruesa (300 a 350 µ). En el
vértice del apéndice forma un trenzado
y parece menos gruesa que en el resto del conducto; de ahí la mayor frecuencia
de las perforaciones apicales.
3. Túnica
submucosa. Es densa, presenta abundancia de fibras elásticas, de una
manera particular en el apéndice, y ofrece gran número de espacios linfáticos
(Lafforgue).
4. Túnica mucosa. La mucosa del ciego
ofrece todos los caracteres de la mucosa del intestino grueso en
general.
Figura 34 Corte transversal del apéndice cecal del hombre. 1, revestimiento peritoneal, con 1’, inserción del mesoapéndlce. 2, capa de las fibras longitudinales. 3, capa de las fibras circulares. 4, capa submucosa. 5, corion mucoso, con 5, muscularls mucosa. 6, 6, glándulas de Lieberkühn. 7, 7, folículos cerrados. 8, luz del apéndice. Tomado de Testut-Latarget, 1994.Anatomía Humana. Salvat.
La mucosa del apéndice, a su vez, tiene todos los elementos de la mucosa cecal, de la cual es continuación: un epitelio cilíndrico, un estroma reticulado, numerosos folículos cerrados, una muscularis mucosa y glándulas tubulosas. Añadiremos que la submucosa es muy gruesa, que está formada por tejido conjuntivo muy apretado y casi desprovisto de fibras elásticas. A nivel de la punta del apéndice, esta submucosa adquiere un desarrollo considerable, y, por el contrario, los dos planos de fibras musculares son apenas visibles y las glándulas han desaparecido por completo (Clado). (Testut-Latarget, 1994)
El
gran desarrollo de su aparato linfoideo es el principal carácter de la mucosa
del apéndice. Este aparato está esencialmente constituido por folículos
cerrados, tan numerosos y voluminosos que están, por decirlo así, en contacto
unos con otros y ocupan por sí solos toda la mucosa: se ha podido decir, no sin
razón, que su conjunto representa una sola y única placa de Peyer, que se
extiende de un extremo al otro del apéndice.
La
base de los folículos está próxima a la superficie exterior del apéndice,
mientras que la cabeza, más o menos redondeada, forma prominencia en la luz del
conducto. «La superficie de las trabéculas interfoliculares está revestida de
un epitelio cilíndrico mezclado con células caliciformes. En su espesor y en el
seno de un tejido conjuntivo ordinario, cada trabécula contiene cierto número
de criptas de Lieberkühn, vasos sanguíneos y grandes capilares linfáticos, que
pasan de una trabécula a otra, terminando todos por ampollas o arcos, algunas
veces casi en contacto con el epitelio de revestimiento (Renaut). En los
individuos de doce a veinticuatro años alcanza su mayor desarrollo el aparato
linfoideo del apéndice. Más allá de los veinticinco a los treinta años, los
folículos disminuyen a la vez en anchura y en longitud y, en consecuencia,
forman en el interior del conducto una prominencia menos considerable y están,
por otra parte, menos apretados unos contra otros.
(Testut-Latarget, 1994)
El apéndice contiene nódulos linfoides en la
submucosa, así como criptas de diferentes tamaños. Por debajo de éstas se
hallan complejos de:
·
Células neuroendocrinas
·
Células
ganglionares
·
Células
de Schwann
·
Fibras
neurales
Vascularización
Arterias. Las arterias son suministradas por una rama colateral de la
arteria mesentérica superior, la arteria ileocecal, a la que hemos dado el
nombre de arteria ileocecoapendiculocólica, que indica así todo el territorio
que le pertenece. Es una colateral que nace del lado derecho de la mesentérica.
Su longitud, muy variable, oscila entre 6 y 17 centímetros. Su modo de división
ofrece numerosas variedades. El modo más frecuente es una ramificación en
ramillete, que comprende esquemáticamente cinco ramas. Entre estas ramas, dos
corresponden al ciego: son las arterias
cecales anterior y posterior. Una pertenece al apéndice: es la arteria apendicular. Una cuarta rama
alcanza la verdadera terminación de la mesentérica superior: es la arteria ileal. En fin, la rama cólica alcanza el colon ascendente en
dirección del ángulo derecho. (Testut-Latarget, 1994)
a) El
tronco raíz está cubierto a poca
distancia de su origen por el peritoneo parietal. Camina, pues, a la derecha de
la raíz del mesenterio, después de haber cruzado generalmente la cara posterior
de la vena mesentérica superior. El vaso se dirige oblicuamente abajo y a la
derecha, a una distancia sumamente variable de su origen; se divide ora en
ramillete (56 por 100), ora formando un asa arterial de la que parten las ramas
terminales (15 por 100), ora prolongándose en una rama principal que llega al
ángulo ileocecal para convertirse en una de las arterias cecales, mientras que
las otras arterias aparecen como colaterales (15 por 100, según Hovelacque).
Figura
35 Vascularización del ciego y del apéndice. 1, tronco de la arteria
ileocecoapendiculocólica. 2, arteria cecal anterior. 3, arteria cecal
posterior. 4, arteria apendicular. 5, arteria recurrente ileal. 6, arteria
cólica derecha inferior. Tomado de
Testut-Latarget, 1994. Anatomía Humana. Salvat.
Figura 36 Vascularización del ciego y del apéndice.
Vista posterior. 1, arteria ileocecoapendicular. 2, rama ileal. 3, rama cólica. 4, arteria cecal anterior. 5, arteria cecal posterior. 6, arteria apendicular que emite una rama en
la base del apéndice. 6’, arteria del
fondo del ciego. Tomado de
Testut-Latarget, 1994. Anatomía Humana. Salvat.
b) Arterias cecales. Las
dos arterias cecales, anteriores y posteriores, aparecen análogas a los vasos
rectos que hemos estudiado en el intestino delgado y que volveremos a encontrar
en el colon. El aumento de calibre de la ampolla cecal aumenta su calibre, pero
en realidad se disponen y distribuyen del mismo modo que la vasa recta.
La arteria cecal anterior es
generalmente única. Es larga y voluminosa. Se dirige abajo y a la derecha,
contenida en el pliegue peritoneal, que hemos denominado pliegue mesentéricocecal. Pasa por
debajo del ángulo ileocólico y llega al colon en general a un centímetro por
encima del borde superior de este ángulo. Abandona generalmente, antes de
llegar al colon, una colateral cólica que alcanza el colon ascendente,
inmediatamente por encima del ciego. Al llegar a éste, la arteria cecal
anterior se inclina a la izquierda y abajo, pasando, ora por debajo de la
cintilla anterior, ora por la porción del ciego situada a la izquierda de éste.
Da ramas a la cara anterior del ciego. Excepcionalmente abandona una rama que
llega al origen del apéndice. La arteria cecal anterior es excepcionalmente
doble o triple.
La arteria cecal posterior, generalmente
más voluminosa que la arteria cecal anterior, es, lo más, a menudo única. Sigue
un trayecto paralelo a la precedente, llega al borde interno del colon algo por
encima del ángulo ileocólico y desciende por la cara posterior del ciego. Los
modos de ramificación en esta cara son tan variables como en la cecal anterior.
Sea de ello lo que fuere, las ramas terminales irrigan la cara posterior del
ciego y se anastomosan con ramas de la cecal anterior. La cecal posterior contribuye
en gran parte a la vascularización del fondo del ciego; incluso algunas veces
lo irriga por completo. Con más frecuencia que la arteria cecal anterior, una
de las arterias del fondo del ciego, procedente de la cecal posterior, abandona
un pequeño vaso que llega a la raíz apendicular. (Testut-Latarget,
1994)
c) Arteria apendicular. Esta
es generalmente única también. Se encuentran a veces dos, excepcionalmente
tres. Su trayecto es casi constante. Después de su origen pasa detrás del
íleon, encerrada en el mesoapéndice que la sostiene. Está situada primero a lo
ancho del órgano, en general a más de un centímetro (Quénu y Heitz- Boyer). En
este punto el apéndice es casi horizontal, y su meso, ancho. La arteria está de
ordinario a la izquierda. Progresivamente se aproxima al apéndice y le alcanza
a muy poca distancia de la punta para penetrar en sus túnicas. A medida que se
aproxima, el mesoapéndice disminuye. El apéndice, que se ha hecho libre, es
generalmente descendente. Cuando el meso es muy corto, la arteria se pega
rápidamente a las paredes apendiculares.
La
arteria apendicular da en el curso de su trayecto ramos finos que se podrían
considerar como los vasos rectos del apéndice; son en número de dos a seis y
nacen encima del punto donde llegan al apéndice. Su dirección es, pues,
oblicua. Cada uno de estos ramos, antes de terminar en el órgano, se divide en
tres ramos secundarios. Estos ramos se anastomosan a veces dibujando, junto al
apéndice, un arco yuxtaapendicular, miniatura del arco cólico que encontramos
en el intestino grueso.
Se
han clasificado los tipos de ramificación de la arteria apendicular en dos
grupos: el tipo escaleriforme, en
que las arterias se destacan regularmente como los dientes de un peine
(Ogneff), caso el más frecuente, o el tipo
disperso. En el primer caso el apéndice sería más libre que en el
segundo.
Además
de los vasos destinados al apéndice, la arteria apendicular puede dar un vaso
destinado al íleon, la arteria
recurrente ileal. Esta arteria, a la cual también se denomina arteria ileoapendicular, pasa al
pliegue peritoneal ileoapendicular. Pero esta arteria no es constante. La
arteria apendicular da también un ramo al fondo del ciego.
(Testut-Latarget, 1994)
Figura 37 Vascularización normal.
Tomado de Técnicas quirúrgicas - Aparato digestivo, Elsevier 2008. Masson
Figura 38. Variantes de origen en arteria
apendicular. La arteria apendicular da en el curso
de su trayecto ramos finos que se podrían considerar como los vasos rectos del
apéndice; son en número de dos a seis y nacen encima del punto donde llegan al
apéndice. Tomado de Skandalakis, 2014. Surgical anatomy and technique. 4ta
edición. Editorial Springer. Y
adaptado de Testut-Latarget, 1994.
Figura 39 arterias apendiculares accesorias. Se han clasificado los tipos de ramificación de la arteria apendicular en dos grupos: el tipo escaleriforme, en que las arterias se destacan regularmente como los dientes de un peine (Ogneff), caso el más frecuente, o el tipo disperso. . Tomado de Skandalakis, 2014. Surgical anatomy and technique. 4ta edición. Editorial Springer. Y adaptado de Testut-Latarget, 1994.
d) Anastomosis. Hemos visto que la
arteria ileal se anastomosaba por inosculación con la terminación de la
mesentérica superior; igualmente,
por parte del colon ascendente, la rama cólica de la ileocólica se anastomosa
asimismo con la rama inferior de la cólica. En el ciego se comprueba que
existen numerosas anastomosis debajo de la serosa, pero éstas son finas;
constituyen el plexo subseroso. El tronco de la arteria apendicular se
anastomosa a veces con ramas nacidas de las arterias próximas y especialmente
de la cecal posterior. Estas anastomosis son siempre finas, y se comprende que
desde el punto de vista macroscópico se pueda considerar la arteria apendicular como una arteria
terminal. Inyecciones con tinta china en apéndices aclarados por el
método de Spalteholz han demostrado la riqueza vascular de las paredes del
apéndice. Las redes forman una especie de enrejado vascular muy tupido, que
comunica con la red cecal a la altura de la implantación apendicular. (Testut-Latarget, 1994)
Drenaje
venoso
El
drenaje venoso del ciego y el
apéndice vermiforme fluye a través de una tributaria de la VMS, la vena ileocólica. (Moore, 2013)
Las venas del ciego se dirigen todas
hacia el ángulo ileocecal superior y desembocan, en este punto, en la vena
mesentérica superior. La arteria apendicular va constantemente acompañada de
una vena que lleva el mismo nombre: vena
apendicular, y recibe como afluentes, además de los ramos que proceden
del propio apéndice, otros dos ramos, que provienen, uno de la cara anterior
del ciego, y el otro, de la cara anterior del íleon. (Testut-Latarget, 1994)
Figura 40 Valoración
del ciego y del apéndice. Terminación de la arteria mesentérica superior. La
cruz Indica la terminación de la arteria mesentérica superior. 1, tronco
ileocecoapendiculocólico que forma un asa arterial de la que parten ramas
colaterales. 1’, vena ileocecoapendiculocólica: las ramas colaterales no se han
representado. 2, arteria recurrente lleal. 3, arteria cólica inferior derecha. 4.
arteria cecal anterior. 5, arteria cecal posterior. 6, arteria apendicular. 6’,
arteria del fondo del ciego y de la base del apéndice. 7, rama terminal de la
arteria mesentérica superior. 8, terminación de esta arteria anastomosándose
con la recurrente ileal. Tomado de Testut-Latarget,
1994.Anatomía Humana. Salvat.
Drenaje
linfático
El drenaje linfático del ciego y el apéndice vermiforme pasa hacia
los nódulos linfáticos del mesoapéndice y los nódulos linfáticos ileocólicos, situados a lo largo de la
arteria ileocólica. Los vasos linfáticos eferentes pasan hacia los nódulos linfáticos mesentéricos superiores.
(Moore, 2013)
El drenaje
linfático de la región ileocecal es a través de una cadena de ganglios
alrededor de las arterias apendicular, ileocólica y mesentérica superior que
llegan al ganglio celiaco y la cisterna del quilo. Los linfocitos formados en
los ganglios pasan a la luz del apéndice.
Figura 41 Drenaje linfático
del apéndice. Tomado de Skandalakis, 2014. Surgical anatomy and technique. 4ta
edición. Editorial Springer.
Los linfáticos del ciego siguen con bastante exactitud el trayecto de los vasos sanguíneos. Los distinguiremos en tres grupos: 1. linfáticos anteriores; 2. linfáticos posteriores; 3. linfáticos apendiculares.
1. Linfáticos
anteriores. Los
linfáticos anteriores o prececales se
originan, como su nombre indica, en la cara anterior del ciego. Siguiendo el
trayecto de la arteria ileocecal anterior, van a desembocar en un grupo de dos
o tres ganglios (ganglios cecales
anteriores) situados en el repliegue ileocecal anterior, algo por debajo
del punto donde desemboca el íleon en el ciego. Los aferentes de los ganglios
cecales anteriores y también algunos conductos linfáticos que pasan cerca de
estos ganglios sin desembocar en ellos se dirigen oblicuamente hacia arriba y adentro
y van a terminar en un grupo ganglionar situado en el ángulo ileocecal
alrededor de la porción terminal de la arteria mesentérica superior: son los ganglios ileocecales.
2. Linfáticos
posteriores. Los linfáticos posteriores o retrocecales nacen de la cara posterior del ciego. Siguiendo el
trayecto de la arteria ileocecal posterior, desembocan en un grupo de tres o
cuatro ganglios (ganglios cecales
posteriores) que ocupa el lado posterointerno del ciego. Según observa
Tuffier, se hallan cubiertos por el peritoneo, que los aplica en este punto
sobre las paredes mismas del intestino y los separa por completo de la fosa
iliaca. Como en el caso anterior, los aferentes de los ganglios cecales
posteriores terminan en los ganglios ileocecales.
3.
Linfáticos apendiculares. Los linfáticos del apéndice, en número de tres o cuatro,
discurren por el espesor del mesoapéndice y van del vértice a la base, como lo
hace la vena apendicular. Terminan en unos ganglios que, al igual que ellos,
ocupan el mesoapéndice y que se designan con el nombre de ganglios apendiculares. Los eferentes
de estos ganglios desembocan, lo mismo que en los linfáticos anteriores y los
linfáticos posteriores, en el grupo de los ganglios ileocecales, que viene a
ser la terminación común de todos los linfáticos del ciego.
(Testut-Latarget, 1994)
Figura 42.
Linfáticos del ciego y del apéndice: A, cara anterior; B, cara posterior. 1,
ciego, con 1’, su apéndice. 2, íleon. 3, ramas terminales de la arteria
mesentérica superior con su vena. 4, ganglios cecales anteriores. 5, ganglios
cecales posteriores. 6, ganglio apendicular (subileal). 7, ganglios
ileocecales. Tomado de Testut-Latarget,
1994.Anatomía Humana. Salvat.
Los ganglios apendiculares son muy variables en número: generalmente se observan uno o dos, más rara vez tres o más de tres; muchos son los casos en que faltan por completo. Respecto a su situación, es asimismo variable. Pueden ocupar uno de los tres puntos siguientes (Tixier y Viannay):
1.
por detrás del íleon, en la base del mesoapéndice (ganglios ileoapendiculares o retroileales): es la disposición más
frecuente;
2.
por debajo del íleon, en el mesoapéndice (ganglios apendiculares o subileales);
3.
por encima de la base del apéndice, contra la misma pared
cecal (ganglios cecoapendiculares).
Recordemos, para terminar, que la red linfática del apéndice
se anastomosa con la red de la hoja peritoneal que reviste la fosa iliaca
interna, y que por este hecho puede entrar en relación con algunos territorios
vecinos, especialmente los de la excavación de la pelvis. A propósito de los linfáticos
del intestino grueso, la corriente ileoapendiculocólica, después de haber
alcanzado los ganglios de que acabamos de hablar, va a verterse definitivamente
en el gran confluente retroportal. (Testut-Latarget, 1994)
Inervación.
La inervación simpática del apéndice procede de
los ganglios mesentéricos superiores y celíacos. La inervación parasimpática se
origina en el nervio vago. La raíz torácica octava conduce la inervación
sensorial del dolor, aunque también podría transmitirse a través de los nervios
torácicos décimo y undécimo.
Dos sistemas de inervación diferentes desde el
punto de vista anatómico son responsables de los distintos patrones de dolor
observados en la apendicitis. La distensión del grupo de fibras simpáticas del
peritoneo visceral del apéndice ocasiona un dolor periumbilical moderadamente
intenso de tipo cólico o continuo. Cuando se distienden, las fibras nerviosas
simpáticas que transmiten las señales de dolor no responden a la inflamación.
Por el contrario, la inflamación del peritoneo parietal produce dolor. Este
peritoneo recibe su inervación de nervios sensoriales somáticos torácicos.
Cuando el apéndice inflamado se halla en posición anterior, origina los
hallazgos clásicos de hiperestesia inicial seguida de dolor localizado y dolor
con la palpación en la zona inflamada.
Formaciones nerviosas
intramurales en la región ileocecal. Gran
número de observaciones fisiológicas coinciden en demostrar que la actividad
motora está particularmente desarrollada en la región ileocecal. Así Alvarez y
sus colaboradores, registrando por el método gráfico las contracciones rítmicas
espontáneas de los diversos segmentos del intestino aislado del conejo,
conservados en líquido de Locke caliente oxigenando, comprueban que el ritmo de
los segmentos es tanto menos frecuente cuanto más alejada del píloro está la
región de que proceden, salvo si se trata de preparaciones ileocecales; en
otros términos, el ileocaecum constituye una excepción a la ley de movilidad
intestinal de Alvarez, según la cual el automatismo disminuye en el tracto
cuando nos alejamos del estómago. Por ejemplo, un segmento duodenal se contrae
dieciséis veces por minuto; un segmento ileal proximal, nueve veces por minuto;
una preparación cecal posee un ritmo de doce contracciones por minuto. Por lo
demás, en el intestino in situ, no solamente se comprueba la velocidad
del ritmo cecal, sino que también se ve que el ciego impone su propio ritmo a
la parte terminal del íleon.
Figura.
43 Plexo mientérico. Corte longitudinal de la túnica cecal en la implantación
del apéndice (según Morin). La mucosa no figura en el dibujo y únicamente se ha
representado la parte externa de la capa de las fibras circulares. 1» serosa. —
2, capa de fibras musculares longitudinales (capa muscular externa). — 3, plexo
mientérico. — 3’, célula nerviosa. — 3”, célula satélite. — 4, capa de fibras
circulares (capa muscular interna). — 5, sección de la capa precedente.
Existe otro método de análisis fisiológico
mucho más sensible aún: el registro electroenterográfico de las corrientes de
acción desarrolladas por la musculatura entérica. Ahora bien, Alvarez y Mahoney
han observado que las variaciones eléctricas eran menos amplias, pero mucho más
frecuentes en el íleon terminal y el ciego que en el íleon proximal.
Finalmente, Alvarez pudo conservar vivos y animados de pulsaciones, durante
varios días, colgajos musculares procedentes del intestino de un ajusticiado y
tomados a diferentes alturas. Ahora bien, ha encontrado también signos de un
automatismo; electivamente desarrollado y de una excitabilidad más delicada
tomando como test el valor del período latente en los colgajos
ileocecales. Muchos otros trabajos del intestino aislado han confirmado las conclusiones
de Alvarez, y se puede admitir la
demostración fisiológica de un centro automático ileocecal. Puesto que a una
función particular debe necesariamente corresponder una estructura anatómica
especial, forzoso es suponer la existencia en el ileocaecum de dispositivos
motores autónomos bien desarrollados, y, desde este punto de vista, hay que
subrayar la gran abundancia de la pared cecal en fibras y sobre todo en células
nerviosas.
Anatomía quirúrgica
Posición del apéndice vermiforme
Un punto de controversia entre los
especialistas ha sido la ubicación anatómica del apéndice cecal. Los
conocimientos acumulados han sido adquiridos fundamentalmente del estudio de
textos clásicos de anatomías humana y quirúrgica. Muchos de estos conocimientos
derivan de estudios en cadáveres; esto sesga el conocimiento de la
morfofisiología de esta estructura. El
cirujano tiene la oportunidad única de eliminar las limitaciones de los
estudios en el cadáver al precisar, en el transcurso de una intervención
quirúrgica, los elementos anatomo-fisiológicas de las diferentes estructuras.
La cirugía laparoscópica constituye el medio ideal para explorar, en el vivo,
el contenido visceral de la cavidad abdominal. Desde el advenimiento de la
cirugía endoscópica se revolucionaron los conocimientos de muchos anatomistas y
cirujanos. Esta revolución ha demostrado que el apéndice puede ubicarse en
diferentes posiciones relacionadas con el ciego y que este, a su vez, no
siempre se encuentra en la fosa ilíaca derecha (FID).
Recientemente
el Dr Casado, 2014, encontró que la localización más frecuente del ciego fue en
la FID en 184 pacientes. La localización menos frecuente fue el hipocondrio
derecho con 1 caso. La implantación en
el ciego del apéndice cecal fue posterior a la válvula ileocecal en 213 casos
(90,26 %).
La situación
más frecuente fue la mesocelíaca, en 95 pacientes (40,25 %) y las menos
frecuentes fueron la subhepática y la anterocecal con 1 caso.
El número de
ramas de la arteria apendicular fue de 3 en 184 pacientes. Se identificaron 6
arterias en 4 casos.
El
meso-apéndice tuvo forma triangular en 161 casos.
El lugar de
inserción del meso-apéndice más frecuente fue el tercio medio en 179 casos. Casado,
2014
La
posición anatómica del apéndice determina los síntomas y la localización del
espasmo muscular y de la sensibilidad dolorosa cuando el apéndice se inflama.
La base del apéndice se encuentra profunda a un punto situado a la mitad de una
línea imaginaria ubicada entre la espina iliaca anterosuperior derecha (EIAS) y
la cicatriz umbilical (Testut-Latarget, 1994) (el punto de Mc Burney sobre la línea espinoumbilical).
Posición normal.
Figura 44 Posición anatómica normal. Tomado de Técnicas quirúrgicas - Aparato digestivo, Elsevier 2008. Masson
Variantes
de posición
Anomalías de posición del apéndice con
relación al ciego. Aunque la base de implantación es constante, la
dirección, las relaciones parietales y vasculares del apéndice son variables.
Figura 45. Diversas posiciones anatómicas
del apéndice vermiforme
Anomalías posicionales clásicas
Posición retrocecal (65 %) El apéndice retrocecal se extiende superiormente hacia la flexura cólica derecha y suele
estar libre. En ocasiones se encuentra bajo la cubierta peritoneal del ciego,
donde suele fusionarse con el ciego o con la pared posterior del abdomen.
Figura 46 Apéndice retrocecal. Tomado de Técnicas quirúrgicas - Aparato digestivo, Elsevier 2008. Masson
Se explica: Por
razones embriológicas de desarrollo asimétrico del brote cecal. Por adherencias
peritoneales anormales durante el descenso del ciego a la fosa ilíaca derecha.
Pueden darse varias variantes: Apéndice retrocecal fijado por adherencias
peritoneales detrás del ciego y que remontan por detrás del colon ascendente,
incluso hasta el ángulo derecho; Apéndice retrocecal libre no fijado detrás de
un ciego flotante o de un colon ascendente libre. A partir de esta segunda
disposición más libre, se puede explicar una fijación secundaria por fenómenos
inflamatorios iterativos. El carácter intra o extraperitoneal de esta
localización retrocecal explica estas variantes
y sus dificultades de exéresis quirúrgica.
Posición pélvica (25 %) El ciego está en la fosa ilíaca derecha. El
apéndice es largo como un meso estirado. Se sumerge en la cavidad pélvica y
puede tener relación con la vejiga, el recto, el útero, el ovario y el
ligamento ancho.
Figura 47 Apéndice pélvico. Tomado de Técnicas quirúrgicas - Aparato digestivo, Elsevier 2008. Masson
Posición mesocelíaca (mesocólica) (1 %)
A partir de un ciego siempre en posición normal, el
apéndice está orientado hacia dentro, pasa por detrás de la última asa de
delgado hacia la cara posterior del mesenterio.
Figura 48 Apéndice mesocólico. Tomado de Técnicas quirúrgicas - Aparato digestivo, Elsevier 2008. Masson
Disposición en forma de embudo
Figura 49 Apéndice en embudo. Tomado de Técnicas quirúrgicas - Aparato digestivo, Elsevier 2008. Masson
Anomalías
posicionales raras
Posición intramural.
Corresponde a un apéndice localizado en la pared cecal extrínseca en relación con su serosa y él mismo recubierto de peritoneo. Se han descrito casos rarísimos de apéndices totalmente incluidos en el grosor de la pared cecal sin serosa propia (Semm, 1983]. El descubrimiento del apéndice y su exéresis imponen una incisión de la serosa cecal a nivel de un espesamiento percibido en la cara posterior del ciego.
Exposición y movilización
Figura 50 Incisión de apendicectomía (línea azul) con relación al punto de McBurney. Recuadro: Localización real de 30 apéndices en 30 pacientes. [sk4]
Me
he inclinado a utilizar los hallazgos clínicos para seleccionar el lugar de
incisión de la apendicectomía. La incisión clásica de separación de fibras
musculares se practica a un nivel ligeramente por encima, por debajo o en el
punto de McBurney, dependiendo de la localización del dolor del paciente. He
preferido una incisión (aproximadamente, del tipo transverso de Rocky-Davis)
centrada sobre el punto de máximo dolor con la palpación o cualquier masa
palpable. La incisión skinline suele curar con una cicatriz de reducidas
dimensiones y puede extenderse medialmente en caso necesario. Moore
El cirujano no debe esperar encontrar el
apéndice exactamente en el punto de McBurney. Mediante técnicas radiológicas,
DeGaris encontró la base del apéndice en las proximidades de este punto en 7 de
30 pacientes, mientras que estaba desplazada en 23 casos. Karim y cols.
describieron que el 70% de los apéndices visualizados en 51 sujetos se
localizaba por debajo de la línea interespinosa. En un estudio de 275 enemas de
doble contraste, Ramsden y cols. indicaron que solamente un 35% de las bases
apendiculares se encontraba a una distancia de 5 cm del punto de McBurney; un
15% se hallaba a más de 10 cm de distancia.
Identificación
En primer lugar, debe identificarse el ciego.
Este órgano se diferencia del colon transverso por la ausencia de fijaciones
del epiplón mayor. La imposibilidad para localizar el ciego debe plantear una
posible rotación patológica de los intestinos o un ciego no descendido (véase
«Topografía, posición y relaciones»).
Una vez identificado el ciego, se debe
continuar en sentido caudal respecto de una de las tenías cólicas hasta la base
del apéndice, la cual surge siempre del ciego en el punto de convergencia de
las tenías a pesar de la considerable movilidad del extremo del apéndice. Puede
resultar necesario realizar una incisión en el peritoneo posterior lateral al
ciego con el fin de exponer un apéndice retrocecal muy oculto.
Aplicaciones quirúrgicas
·
La
convergencia de tenías cólicas en la base apendicular permite identificar un
apéndice escondido.
·
Cada
posición del apéndice produce y semeja un cuadro clínico diferente:
-
Apéndice retrocecal: dolor en el CID o flanco derecho con irritación uretèrica.
-
Apéndice pélvico: dolor pélvico con síntomas urinarios; descartar una
enfermedad inflamatoria pélvica.
La
frecuencia de la ausencia congénita del apéndice es excesivamente baja para
considerarla seriamente. Sin embargo, puede darse una aparente ausencia de este
órgano como consecuencia de una invaginación. En este caso, el paciente debe
presentar un hoyuelo evidente en la localización normal del apéndice. Un
cirujano competente siempre explorará el abdomen buscando signos de una
intervención quirúrgica previa.
-
Apéndice subhepático: debido a la rotación patológica del ciego; cursa con
síntomas biliares.
-
Apéndice en la línea media superior o inferior: dolor epigástrico o
hipogástrico.
-
Transposición visceral: cuando aparece, el dolor se localiza en el Cll.
En el paciente pediátrico con un diagnóstico
incierto de apendicitis aguda, recomendamos llevar a cabo una intervención
quirúrgica urgente en las niñas y someter a los niños a un seguimiento
continuo. Los complementos diagnósticos, como el enema Gastrografin urgente,
resultan útiles en algunos casos. El retraso diagnóstico supone el factor de
mayor relevancia en la perforación según Berry y Malt. A pesar de la reducción
del índice de mortalidad observado en los últimos años, la morbilidad continúa
siendo elevada cuando se producen retrasos en el diagnóstico y la cirugía.
Guidry
y Poole describieron que el apéndice se hallaba en una localización «escondida»
en el 15% de los pacientes con apendicitis simple o sin apendicitis, en
comparación con un 68% de pacientes con apendicitis gangrenosa o perforativa.
Estos mismos autores concluyeron que las variaciones anatómicas observadas con
relación a la localización del apéndice pueden ocasionar un retraso diagnóstico
que se traduce en una apendicectomía tardía. Stevenson recomendó la
apendicectomía programada en el paciente con un diagnóstico clínico de cólico
apendicular.
Dificultades anatómicas para
exteriorización
Uno de los problemas que se presentan a
menudo es el de la dificultad para exteriorizar el apéndice o el ciego, por la
presencia de adherencias o velos de origen congénito o adquirido.
Velos de Lane
Los velos
ileales de Lane que son frecuentemente simples bridas que dificultan su exteriorización.
Estas formaciones deben seccionarse. Son
avasculares.
Repliegues de Treves
Los
repliegues ileocecales o ileomesoapendiculares de Treves son casi siempre
avasculares, son a veces obstáculo para la fácil exteriorización del apéndice.
Su sección resuelve el problema.
Velos de Jackson
Lesiones anatómicas
Lesiones vasculares
Puede formarse un hematoma en el mesenterio del
apéndice o el mesenterio ileocecal como consecuencia de la apendicectomía.
También es posible una hemorragia intraluminal. Los vasos ilíacos derechos
pueden sufrir daños, en especial en el paciente con un apéndice «pélvico»
proyectado hacia abajo.
El hemoperitoneo puede darse por una ligadura
incorrecta del mesenterio apendicular. McGraw recomendó ligar las ramas
individuales de la arteria apendicular en el mesoapéndice. Kazarian y cols.
describieron seis casos de hemorragia intraperitoneal en 539 intervenciones de
apendicitis.
Lesiones orgánicas
El ciego, el íleon terminal, o cualquier asa
intestinal pueden sufrir daños por una tracción excesiva o un manejo brusco.
Una apendicectomía pélvica dificultosa puede también dañar el uréter derecho,
la trompa uterina derecha o el ovario.
La visualización adecuada debe evitar daños a
otras estructuras. Esta visualización puede resultar imposible en caso de
retraso diagnóstico en un paciente con una perforación localizada del apéndice
que acude a consulta varios días después del inicio del proceso. En esta etapa,
la masa inflamatoria puede incluir desde un flemón hasta una cavidad de absceso
rellena de pus. Habitualmente, el tratamiento recomendado no es de tipo
quirúrgico. Por lo general, los flemones remiten al administrar antibióticos.
Los abscesos verdaderos pueden precisar su drenado quirúrgico o un drenado
orientado por la imagen. Cuando se lleva a cabo la primera modalidad,
generalmente no se recomienda realizar una apendicectomía, salvo cuando el
apéndice pueda visualizarse de manera inmediata en el Interior de la cavidad
abdominal. Normalmente, la opción más prudente consiste en practicar una
apendicectomía retrasada tras la resolución de la inflamación con el fin de
evitar ocasionar daños a estructuras adyacentes y/o derramar los contenidos del
absceso en la cavidad peritoneal.
Las fístulas fecales son una complicación
molesta, aunque por lo general poco peligrosa, de la apendicectomía. Se han
descrito asociadas a técnicas de inversión y no inversión. Una fístula fecal
creada por una técnica de inversión puede ser consecuencia de la necrosis de
una sutura en bolsa de tabaco excesivamente tensa o de una lesión cecal. Las
fístulas fecales de un muñón apendicular no invertido pueden deberse al
desprendimiento de una sutura excesivamente laxa o a la necrosis de una
ligadura excesivamente tensa. La mayor parte de las fístulas desaparece de
forma espontánea, a no ser que se haya retenido algún cuerpo extraño, exista
obstrucción del colon distal o se haya conservado un remanente apendicular
productor de mucosidad. La selección de ; una técnica de inversión o no
inversión parece relacionarse más con la costumbre que con datos científicos.
La técnica correcta permite tratar el muñón apendicular mediante una ligadura
simple o ligadura e inversión.
Puede formarse una fístula fecal debido a la
ligadura incorrecta o a la falta de Inversión del muñón apendicular. Esta
fístula puede crearse cuando una perforación preoperatoria o una inflamación
grave se localiza en la base del apéndice o en la pared del ciego; a pesar de
ello, muchos cirujanos no invierten el muñón. Kazarian y cols. documentaron un
índice de formación de fístulas fecales comprendido entre un 0% y un 1,4%.
Lesiones nerviosas
Nervios motores
La utilización de una Incisión vertical implica
la posibilidad de producir daños a los nervios torácicos X, XI y XII, o, en
ciertos casos, al nervio iliohipogástrico. Este tipo de lesión se traduce en
cierto grado de atrofia muscular tardía de la porción inferior de los músculos
oblicuo interno y abdominal transverso, así como del recto del abdomen, y el
posible (aunque infrecuente) desarrollo de una hernia inguinal. Es conveniente
evitar dañar los nervios siempre que sea posible.
Nervios sensitivos
La
división de las ramas cutáneas lateral y anterior de los nervios intercostales
puede causar una parestesia alrededor de la incisión, la cual desaparece en 2 o
3 meses.
Intervención inadecuada
El cirujano debe poseer conocimientos sólidos
de embriología y anatomía de los intestinos para evitar llevar a cabo una
intervención inadecuada. Esta información reduce el tiempo necesario para
localizar e identificar el apéndice, al tiempo que evita un tratamiento
incorrecto de la apendicitis aguda en un ciego no descendido. Como ejemplos de
una intervención inadecuada cabe citar un muñón apendicular largo no invertido,
que podría presentar apendicitis aguda recurrente, y un muñón invertido largo,
que puede producir un defecto radiológico de rellenado que simularía un tumor.
Cuando los cirujanos dejan un vértice apendicular ¡n situ debido a un proceso
inflamatorio local grave, lo hacen por necesidad, aunque son conscientes de la
posible aparición de complicaciones en una etapa posterior.
La recomendación de Lin y cols. (ya mencionada
en un párrafo anterior de este capítulo) de descartar de forma sistemática la
existencia de una duplicación apendicular durante la intervención quirúrgica
constituye otra versión del sabio consejo «hombre prevenido, vale por dos».
Price y cols. recomendaron una
apendicectomía de intervalo como componente clave del tratamiento completo del
absceso apendicular, y presentaron dos casos en los que el drenado inicial no
eliminó la necesidad de una posterior extirpación. Al analizar los resultados
de un servicio de cirugía de mínima agresividad y un servicio general,
Katkhouda y cols. observaron una reducción estadísticamente significativa de
los índices de absceso intraabdominal debido a una apendicitis perforada en el
primero de ellos
Función
El apéndice vermiforme del hombre suele
considerarse un “órgano vestigial sin función conocida”. Ello implica un órgano
con desarrollo más completo en una etapa anterior del hombre o en periodos
antiguos de la evolución de la especie. Pocas pruebas indican que sea así. Por
el contrario, las disponibles en la actualidad sugieren que el apéndice es una
parte muy especializada del tubo digestivo.
El tejido linfoide aparece por primera vez en el
apéndice del hombre alrededor de las dos semanas del nacimiento. Los folículos
linfáticos aumentan en número de manera gradual hasta un máximo de casi 200
entre los 12 y 20 años. Después de los 30 hay una reducción súbita a menos de
la mitad y a continuación sólo huellas o ausencia total de tejido linfoide
después de los 60. Al mismo tiempo que la atrofia linfoide sucede, se presenta
fibrosis que oblitera de manera parcial o total la luz en muchas personas de
edad avanzada.
En el decenio de 1960 se propuso que quizá los
tejidos linfoepiteliales de las placas de Peyer y el apéndice en el hombre sean
el equivalente de la bolsa de Fabricio de las aves en términos del
procesamiento y maduración de linfocitos independientes del timo. Desde
entonces se ha demostrado que algunos sitios fuera del intestino también actúan
como órganos centrales para la maduración de linfocitos B.
El apéndice también participa en el sistema
inmunitario secretorio del intestino. Las inmunoglobulinas secretorias
producidas por los tejidos linfoides relacionados con el intestino actúan como
una barrera muy eficaz que protege el medio interior contra el exterior hostil.
Aunque el apéndice es una parte integral del mecanismo de globulina inmunitaria
secretoria mediado por tejidos linfoides relacionados con el intestino, no es
indispensable. Su extirpación no origina ningún defecto detectable en la función
del sistema de inmunoglobulinas. En consecuencia, el apéndice del hombre es un
órgano inmunológico útil, aunque no esencial.
En el decenio de 1960 varios estudios
retrospectivos de datos de necropsias sugirieron otra posible función del
apéndice en enfermedades del hombre. Se encontró que la frecuencia de
apendectomía en pacientes que murieron de carcinoma del colon era más alta que
en grupos testigo comparables. Se comenzó a dudar de la costumbre extendida de
realizar una apendectomía concurrente durante otra operación. No obstante,
estudios retrospectivos subsecuentes no confirmaron la relación y en uno
diseñado para resolver la pregunta “¿En cuántos pacientes en quienes se ha
practicado una apendectomía se desarrollará cáncer?” Moertel y cols, no
pudieron comprobar que esta operación predispone a cáncer.
Relación con ¿cáncer? ¿CUCI?
Se ha
reportado mayor incidencia de Cáncer de colon y CUCI en pacientes
apendicectomizados, de ahí que ya no se promueve la apendicetomía profiláctica.
Sin embargo, en el 2013 Castillo publica que la mayoría de las apendicectomías
realizadas en pacientes pediátricos que desarrollan posteriormente una
Enfermedad de Crohn (EC) son realizadas por un sesgo diagnóstico de apendicitis
aguda y la relación entre ambas puede limitarse a la falta de diagnóstico de la
EC en el momento de la intervención. La apendicectomía en la edad pediátrica no
parece estar asociada a un peor pronóstico de la enfermedad. No se evidencian
cambios histológicos compatibles con EC en el primer episodio.
Por su parte y en relación con la colitis ulcerosa
(CUCI) en 2011 Picazo-Ferrera menciona y concluye en un estudio de 114
pacientes con diagnóstico de CUCI de enero de 2007 a junio de 2010. Se observó
que la apendicectomía previa al diagnóstico se asoció con el desarrollo de
manifestaciones extraintestinales en pacientes mexicanos con CUCI.
Función inmune
Entre los humanos de edad adulta, se ha encontrado
evidencia que el apéndice tiene que ver con la función inmune. El tejido
linfoide comienza a acumularse en el apéndice poco después del nacimiento y
alcanza su pico entre la segunda y tercera década de vida, disminuyendo
rápidamente después de esto y prácticamente desapareciendo después de los 60
años. Durante los primeros años el apéndice ha mostrado su función como un
órgano linfoide, ayudando en la maduración de los linfocitos B (una variedad de
los glóbulos blancos) y en la producción de la clase de anticuerpos conocidos
como inmunoglobulina A (Ig A). Otras investigaciones han mostrado que el
apéndice está involucrado en la producción de las moléculas que ayudan al
movimiento directo de linfocitos a varios lugares en el cuerpo. Así entonces,
pareciera que la función del apéndice
es exponer a los glóbulos blancos a una amplia variedad de antígenos, o
sustancias extrañas, presentes en el tracto gastrointestinal. El apéndice
probablemente ayuda a suprimir una respuesta destructiva de anticuerpos
mientras promueve la inmunidad local.
Algunos científicos han propuesto recientemente que
el apéndice puede albergar y proteger a las bacterias que benefician la función
del colon humano. El profesor de
fisiología de la Universidad Estatal de Oklahoma, Loren G. Martin, sostiene que
el apéndice tiene una función en fetos y adultos. Se han
encontrado células endocrinas en el apéndice de un feto de 11 semanas que
contribuyen al control de los mecanismos biológicos (homeostasis). En adultos,
Martin sostiene que el apéndice actúa como órgano linfático, sugiriendo que
podría tener una función en el sistema linfático. Zahid sugiere que, si tiene
una función, sería tanto para crear hormonas en el desarrollo fetal, así como
para desarrollar el sistema inmune, exponiendo al cuerpo a antígenos para que
así puedan producir anticuerpos. Señala que los médicos en la última década han
dejado de extirpar el apéndice como precaución rutinaria, porque puede ser
trasplantado en el tracto urinario para reconstruir el músculo del esfínter y
reconstruir una vejiga funcional.
Durante mucho tiempo se desconoció la función
del apéndice, hoy al hacer el estudio histológico vemos que forma parte del
denominado MALT (tejido linfoideo asociado a mucosa) más precisamente al GALT (a
mucosa intestinal: junto con amígdalas).
Mantener la flora intestinal
A pesar de que hace mucho que fue aceptado como
tejido inmune, el tejido que rodea el apéndice y el resto del intestino tiene
varias funciones importantes. (Kumar, 1989) William Parker, Randy
Bollinger y sus compañeros de la Universidad Duke propusieron que el apéndice
sirve de refugio a las bacterias saprófitas cuando una enfermedad elimina las
bacterias del resto del intestino (Associated Press, 2009. Bollinger,
2007) Esta propuesta está basada en una nueva forma de entender cómo
soporta el sistema inmune el crecimiento de las bacterias intestinales
beneficiosas. (Sonnenburg, 2004. Everett, 2004) Esta función puede
ser útil en una cultura que carezca de la atención sanitaria moderna y donde la
diarrea sea frecuente. Los
datos epidemiológicos actuales, muestran que la diarrea es una de las
principales causas de muerte en los países en desarrollo, indicando que esta
elimina las bacterias beneficiosas y que el apéndice ayuda a su recuperación
proporcionándoles un "refugio"
Recientemente,
un grupo de investigadores de la Facultad de Medicina de la Universidad de
Duke, en EE. UU. ha apuntado cuál sería la función de este órgano: un refugio
bacteriano. Los autores aseguran en el trabajo, publicado en “Journal of
Theoretical Biology”, que su función básica es la producción y protección de
los diferentes microorganismos que forman la flora bacteriana de nuestro
intestino. Según esta conclusión, después de una enfermedad que implique
destrucción de las bacterias beneficiosas que habitan en nuestro sistema
digestivo, el apéndice permitiría recuperar su funcionabilidad. Sin embargo,
como descubrieron investigadores de la Duke University Medical Center en el año
2009, la principal función del apéndice es la de albergar bacterias, las cuales
componen la flora intestinal y cumplen funciones fundamentales en nuestro
organismo. Es decir, su función principal es la de hacer posible que
determinados microbios puedan crecer para controlar y estimular la acción de
nuestra flora intestinal, permitiendo la regulación de las funciones de nuestra
flora intestinal ante el menor riesgo de infección en nuestro colon o en
nuestro intestino. Nos encontramos, por
tanto, ante un órgano cuya función principal es de tipo inmunológico. En palabras de los investigadores, al parecer
el apéndice actuaría como un refugio para bacterias buenas, las cuales nuestro
organismo puede utilizar para ‘reiniciar’ al intestino luego de un ataque de
cólera o de disentería.
Bibliografía
1. Bluett, 1987. Duplication of the appendix mimicking
adenocarcinoma of the colon. Bluett MK, Halter SA, Salhany KE, O’Leary JP. Arch Surg 1987; 122:817-20.
2.
Bollinger, 2007. «Biofilms in the large bowel
suggest an apparent function of the human vermiform appendix». Journal of
Theoretical Bollinger, R.R.; Barbas, A.S.; Bush, E.L.; Lin, S.S. & Parker. W. (21
de diciembre de 2007). Biology 249 (4): 826-831.
doi:10.1016/j.jtbi.2007.08.032. ISSN 0022-5193. PMID 17936308.
3.
Casado Méndez PR, Gallardo Arzuaga RL, Ferrer
Macadán CE, Labrada González D. Variantes morfométricas del apéndice cecal en
el vivo. Rev Méd electrón [Internet]. 2014 Ene-Feb [citado: fecha de acceso];
36(1). Disponible en: http://www.revmatanzas.sld.cu/revista%20medica/ano%202014/vol1%202014/te
ma06.htm
4.
Castillo, 2013. Apendicectomía y enfermedad de
Crohn A.L. Castillo Fernández, R.M. Paredes Esteban, C.M. Villar Pastor, C.
Ruiz Hierro, C.E. Lasso Betancor, V. Vargas Cruz, O.D. Gómez Beltrán, J.I.
Garrido Pérez Hospital Universitario reina Sofía. Córdoba Cir Pediatr 2013; 26:
5-8
5.
CMCG,
2008. Tratado de cirugía general. 2da. edición. Manual moderno
6. Delikaris, 1983. Diverticula of the vermiform
appendix. Delikaris S, StubbeTeglbjaerg P, Fisker-Sorensen P, Balslev I. Dis Colon Rectum 1983; 26:374-6.
7. Diccionario
de medicina facultad de medicina.
Universidad de Navarra. Tomo
1. Editorial Espása Madrid. 2001
8. Elsevier,
2008. Técnicas quirúrgicas - Aparato digestivo, Elsevier 2008. Masson.
9.
Everett,
2004. «Immune exclusion and immune inclusion: a new model of host-bacterial
interactions in the gut». Everett M.L., Palestrant D., Miller S.E., Bollinger
R.R., Parker W. (2004). Clinical and Applied Immunology Reviews 5: 321-32.
10.
Kumar,
1989. Robbins' pathologic basis of
disease (4th edición). Kumar, Vinay; Robbins, Stanley L.; Cotran, Ramzi S.
(1989). Philadelphia: Saunders. pp. 902-3. ISBN 0-7216-2302-6.
11. Misiewicz,
1995. Atlas de gastroenterología clínica. Mossby.
12. Moore, 2013. Anatomía con
orientación clínica. 7ma. Edición. Editorial Lippincott.
13.
Moore, 2013. Embriología clínica. 9na edición.
Editorial Elsevier 2013; 227-243.
14.
Picazo-Ferreraa, 2011. Papel de la
apendicectomía en la colitis ulcerosa crónica idiopática (CUCI) en México K.
Picazo-Ferreraa, y Bustamante-Quana, J. Santiago-Hernández b, JK.
Yamamoto-Furushob a Escuela de Medicina, Universidad Panamericana. México, D.
F. b Clínica de Enfermedad Inflamatoria Intestinal, Departamento de
Gastroenterología, Instituto Nacional de Ciencias Médicas y Nutrición Salvador
Zubirán. México, D. F. Vol 76. Núm 4. Octubre 2011 | Revista de
gastroenterología de México
15. Semm, 1983. Endoscopic appendectomy. Semm K. Endoscopy 1983; 15: 59-64.
16.
Skandalakis,
2014. Surgical anatomy and technique. 4ta edición. Editorial Springer.
17.
Sonnenburg,
2004. «Getting a grip on things: how do communities of bacterial symbionts
become established in our intestine? ». Sonnenburg J.L., Angenent
L.T., Gordon J.I. (junio de 2004). Nat.
Immunol. 5 (6): 569-73. doi: 10.1038/ni1079. PMID 15164016.
18.
Testut-Latarget.
Tratado de Anatomía Humana. Editorial Salvat. 1994

















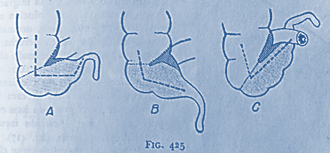






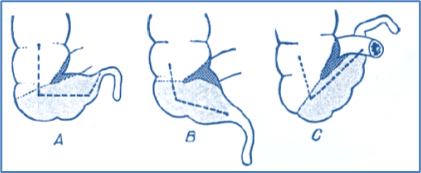




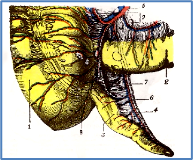





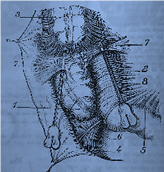




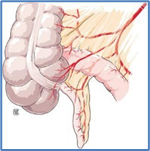






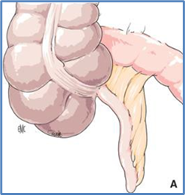








2 comentarios:
Todo esta perfecto pero creo que falto la inervación. :)
Gran información.
Publicar un comentario