|
||||||
|
||||||

Definición
La hernia umbilical se define como un abultamiento alrededor del ombligo, que puede contener epiplón, parte del intestino delgado o intestino grueso. (GPC, 2012)
Historia
Estas hernias son reconocidas
desde los tiempos de Celso, en el siglo I d.C., y siempre se manejaron con
ligaduras elásticas.
En 1740 William Cheselden
describió por primera vez un tratamiento de hernia umbilical estrangulada.
A William J. Mayo se debe la
descripción clásica de la técnica de reparación de las hernias umbilicales con
sus cuatro pasos importantes que hizo en 1901:
1. Resección
del saco herniario.
2. Cierre
del peritoneo.
3. Aproximación
de los bordes del músculo recto hacia la línea media.
4. Cierre
del defecto herniario mediante imbricación de la aponeurosis en forma de
“chaleco sobre pantalón” (borde superior o chaleco sobre el borde inferior o pantalón)
con puntos en “U” o de colchonero.
En la actualidad se desecharon
tres de estos pasos y sólo se realiza la imbricación de la aponeurosis; además,
esta técnica se encuentra en desuso por su alta incidencia de recurrencias, que
va de 13 a 54% en las diferentes series publicadas. ( Mayagoitia, 2009)
Epidemiologia
La hernia umbilical constituye entre 4 y 13% de las hernias de la pared abdominal, y es una patología muy común a partir de la quinta década de la vida.
Puede presentarse como un problema al nacer, pero la mayoría (90%) se presentan en la vida adulta de manera adquirida (a partir de un cierre defectuoso de la cicatriz umbilical desde los primeros días del nacimiento) y son más comunes en las mujeres.
En los adultos, la hernia umbilical es menos frecuente que las hernias inguinales; su prevalencia se estima entre un 2% (Velasco, 1999) y un 3-5% (Muschaweck, 2003).
Suele admitirse que la hernia umbilical es más frecuente en mujeres que en varones (aunque en algunas series había más varones que mujeres (Kurzer, 2004. Mislowsky, 2008. Haakinson, 2010) y que el estrangulamiento es más habitual en las mujeres ( Velasco, 1999).
La hernia umbilical infantil es un cuadro benigno y frecuente (Lassaletta, 1975). En general es asintomática y evoluciona hacia el cierre espontáneo del anillo umbilical en los tres primeros años de vida. Al contrario de los que sucede en las hernias inguinales, el riesgo de estrangulamiento es mínimo. La principal indicación quirúrgica es la persistencia de la hernia umbilical después de los 4 años de edad.
Reseña anatomoclínica
El ombligo constituye un punto
de debilidad de la pared abdominal, un defecto al nivel de la línea alba
dispuesta desde la apófisis xifoides al pubis. Se proyecta respecto a la
columna al nivel de L4-L5. El ombligo corresponde a la cicatriz que se forma
después de la ligadura del cordón umbilical, a través del que pasan elementos
fundamentales. Para comprender bien su anatomía y sus consecuencias
fisiopatológicas, es indispensable un breve recuerdo de la organogénesis ( Armstrong, 2003). En un corte sagital del
embrión durante el período de la hernia fisiológica (entre la sexta y la décima
semana de vida intrauterina), se observa que por el anillo umbilical pasan
cuatro tipos de estructuras:
Figura: Corte sagital del embrión. 1. Vena umbilical
izquierda; 2. conducto vitelino (onfalomesentérico); 3. arterias umbilicales;
4. conducto alantoideo (uraco). (Tomado de Elsevier, 2014)
•
La vena umbilical izquierda, perteneciente al
eje venoso onfalocava (la derecha se atrofia con rapidez, debido al gradiente
de presión). Se atrofia después del nacimiento y en el trayecto del ligamento
redondo se encuentra su vestigio, que puede repermeabilizarse en las cirrosis,
debido al flujo hepatófugo, lo que explica el desarrollo de la circulación
venosa colateral periumbilical;
•
Las arterias umbilicales, que se obstruyen
después del pinzamiento del cordón umbilical y que constituyen el extremo
distal trombosado de las arterias umbilicales después de que hayan
vascularizado la cara superior de la vejiga;
•
El conducto vitelino u onfalomesentérico
(vértice del asa intestinal primitiva), que debe desaparecer por completo y
cuyo resto más conocido es el divertículo ileal o de Meckel (que, desde la cara
profunda del ombligo, alcanza el borde antimesentérico del intestino delgado a
alrededor de 50-60 cm del final de éste);
•
Por último, el conducto alantoideo, que se
convertirá en el uraco (conducto urinario del feto), que después del nacimiento
se oblitera y permanece como una estructura fibrosa, que no es molesta porque
es extraperitoneal (a diferencia del conducto vitelino, que es intraperitoneal,
por lo que debe desaparecer del todo).
El ombligo es la región más
delgada de la pared abdominal anterolateral. Desde la profundidad a la
superficie, se observan cuatro elementos: el peritoneo, la fascia umbilical, el
anillo umbilical y la piel.
El peritoneo parietal reviste
la cara profunda de la región del anillo (lo que permite diferenciar los
onfaloceles, en los que el peritoneo se detiene en el perímetro del anillo, y
las hernias umbilicales, en las que el peritoneo sigue a las vísceras). La
fascia umbilical corresponde a una condensación de la fascia transversal, poco
vascularizada, que reviste la capa profunda del ombligo.
Esta estructura sólo desempeña
un papel menor en la contención abdominal a este nivel. La situación de la
fascia umbilical respecto al anillo umbilical es variable; en algunos casos,
puede formar una especie de conducto (conducto de Richet (Neidhart, 1997). Suelen describirse las hernias
directas, que se exteriorizan a través de la fascia, y las indirectas, que lo
hacen por encima o por debajo de sus bordes superior o inferior. Sin embargo,
esta distinción carece de implicaciones quirúrgicas prácticas.
El anillo umbilical, fibroso y
resistente, se inserta en la línea alba, provocando una interrupción de ésta.
Dicho anillo está parcialmente obliterado por cuatro estructuras fibrosas. En
su polo craneal, el ligamento redondo del hígado contiene la vena umbilical
trombosada; en su borde caudal, existen tres estructuras vestigiales más o
menos desarrolladas: en el medio, el resto del uraco, flanqueado a cada lado
por la terminación de las arterias umbilicales, que no son permeables a este
nivel. Los elementos cutáneos son la parte visible de esta cicatriz, en forma
de una depresión redondeada, rodeada por un reborde cutáneo. En su profundidad,
el tubérculo umbilical se relaciona con el paquete adiposo umbilical que es más
profundo aún, circunscrito por el surco umbilical.
Figura: Variaciones de la fascia umbilical. De Neidhart [8]. 1. Ligamento redondo; 2. anillo umbilical; 3. fascia umbilical; 4. arteria umbilical izquierda; 5. uraco; 6. conducto de Richet. (Tomado de Elsevier, 2014)
Patogenia
Al contrario que la hernia
umbilical infantil, la del adulto suele ser adquirida; sólo el 10% de los
adultos que presentan una hernia umbilical refieren haberla tenido desde la
infancia (Velasco, 1999. Muschaweck,
2003).
La dilatación del anillo umbilical se ve favorecida por la hiperpresión
abdominal, la tracción ejercida por los músculos abdominales (Askar, 1978) y la degradación del colágeno.
Los embarazos múltiples, la obesidad y la ascitis son factores favorecedores
que implican tanto un aumento de la presión abdominal como una alteración del
colágeno. La frecuencia relativa de la asociación de la hernia umbilical con
otras hernias (42% en una serie) apunta a favor de la degradación del colágeno.
Esta asociación implica que la buena práctica clínica consiste en la búsqueda
sistemática de una hernia inguinal asociada.
El tamaño de la hernia varía
desde un simple orificio subcentimétrico, por el que sale de forma intermitente
una lengüeta de tejido extraperitoneal, a la voluminosa hernia exteriorizada de
forma permanente, que contiene intestino y que en ocasiones es irreducible.
Como el tamaño del orificio aponeurótico suele ser muy inferior al del saco
herniario, el riesgo de estrangulamiento es elevado (17% según algunas series)
y es mayor en las mujeres que en los varones. A título de ejemplo, en una serie
de 42 hernias umbilicales estranguladas, sólo había un varón (Abdel-Baki, 2007). El orificio herniario puede
corresponder exactamente al anillo umbilical o estar un poco descentrado, en
cuyo caso se habla de hernia paraumbilical.
No es infrecuente que la
hernia umbilical se asocie a pequeños orificios secundarios paraumbilicales o a
una hernia epigástrica. Deben buscarse con atención mediante la exploración
física y, en caso de duda, con ecografía, así como durante la intervención,
porque si se pasan por alto se expone a la recidiva. También puede asociarse a
una diastasis de los músculos rectos, sobre todo en los pacientes obesos o en las
mujeres jóvenes con pared delgada, distendida por uno o varios embarazos. La
diastasis es simplemente un ensanchamiento de la línea blanca, con separación
de los músculos rectos, sin solución de continuidad; no conlleva un riesgo de
estrangulamiento y no requiere una intervención quirúrgica. Hay que explicar al
paciente de forma adecuada que sólo se opera la hernia umbilical. En estos
casos, debido a la delgadez frecuente de la aponeurosis, suele optarse por un
procedimiento protésico.
Etiopatogenia
Las variaciones
anatomoembriológicas dan origen a una debilidad en la zona orificial
aparentemente bien cicatrizada, ocasionando la aparición, a veces tardía, de la
patología herniaria umbilical en el adulto, relacionada con deficiencias del
entrecruzamiento de fibras, un fenómeno bien descrito por Askar en 1978.
Las variaciones en el
entrecruzamiento de fibras en la línea alba más la aparición de algunos
factores condicionantes, como distensión abdominal importante debida a
obesidad, embarazos y diálisis peritoneal por insuficiencia renal o cirrosis,
determinarán que el cierre de la cicatriz umbilical deficiente se manifieste
como una hernia umbilical del adulto o “adquirida”.
Otro factor que se invoca en
la aparición de hernia umbilical es la alteración en la disposición de la
fascia umbilical, como lo describió Chevrel en 1996.
La hernia umbilical está
presente en 25% de los pacientes cirróticos, en los que también intervienen
como factores condicionantes la recanalización de la vena umbilical por inversión
del flujo, la distensión, el aumento de la presión abdominal por ascitis y el
estado de malnutrición secundaria.
Las deficiencias de colágena,
cualquiera que sea su tipo, además de ser un factor condicionante de esta
aparición, determinan la velocidad de crecimiento de dicho anillo herniario,
entre otros factores.
Un paciente con hernia
umbilical y deficiencia de colágena tiene un riesgo de 42% de desarrollar otra
hernia en algún sitio de la pared abdominal y 5% de padecer múltiples hernias,
de acuerdo con lo publicado por Mittelstaedt en 1988.
En 1969 Bryant hizo una
asociación curiosa de pacientes multíparas con colelitiasis y hernia umbilical,
donde al parecer la multiparidad constituyó un factor desencadenante de otras
dos entidades: colestasis y distensión y adelgazamiento de las estructuras de
la pared abdominal.
En 75% de los pacientes la
hernia umbilical tiene un diámetro menor de 3 cm y el diámetro horizontal
siempre es ligeramente mayor que el vertical, lo cual le confiere un aspecto
oval.
Clasificación
Hay un acuerdo general para la
clasificación de las hernias umbilicales. Por su origen se clasifican en
congénitas y adquiridas, y por su localización se dividen en umbilicales,
cuando surgen por el anillo umbilical, y en paraumbilicales, cuando surgen en
la periferia cercana al anillo umbilical, con excepción de la línea alba
supraumbilical, donde adquieren el nombre de hernias epigástricas.
Las hernias congénitas son las
que aparecen desde el nacimiento; las padecen entre 30 y40%de los recién
nacidos, aunque aumenta su frecuencia en los bebés de bajo peso al nacer (hasta
84% de los bebés prematuros las presentan) y pueden tender al cierre espontáneo
en los primeros dos a cuatro años de vida; sin embargo, el cierre puede ser
deficiente y manifestarse posteriormente en la vida adulta como una hernia
adquirida del adulto, pues, de acuerdo con Jakson y Mawera, sólo 10% de las
hernias del adulto refieren haberla tenido desde la niñez. A los dos años de
edad la frecuencia de (Velasco, 1999) hernias umbilicales es de 15 a
30% y a los tres años es de sólo 10%. De lo anterior se desprende la decisión
de no operar hernias umbilicales antes de los dos años de edad, que es cuando
puede haber un cierre espontáneo o al menos una disminución en el diámetro del
anillo. (Mayagoitia, 2009)
Cuadro clínico
En los niños que padecen
hernia umbilical congénita el saco herniario se hace muy aparente ante la
carencia de tejido celular subcutáneo y no hay dificultad para hacer el
diagnóstico. Las hernias umbilicales adquiridas en la vida adulta se
manifiestan únicamente como la aparición de una tumoración reductible a nivel
de la cicatriz umbilical; la mayor parte de las veces es asintomática y más o
menos visible desde su inicio, dependiendo de la complexión del paciente.
En la mujer su aparición es
común durante el transcurso de un embarazo. Cuando los orificios son pequeños
puede existir malestar más que dolor a nivel del saco cada vez que protruye su
contenido, que cede al reducirse espontánea o digitalmente.
Cuando las hernias umbilicales
crecen, tienden a distender la piel del ombligo y causar atrofia de la piel con
ulceraciones con mayor frecuencia que en las de otra parte de la pared
abdominal, debido a que esta zona no cuenta con una gran cantidad de tejido
celular subcutáneo que retarde este evento. En los pacientes con cirrosis puede
presentarse un estallamiento de la delgada piel de la cicatriz umbilical y
surgir una fuga de líquido ascítico.
El mayor tamaño de la hernia y
el tiempo de evolución se asocian con deterioro de la pared abdominal, por lo
que es frecuente encontrar hernias umbilicales implantadas en abdómenes
flácidos y con diástasis de rectos que dificultan la reparación integral de la
pared.
Por la rigidez, el diámetro
pequeño y el contenido de estas hernias, que casi siempre es epiplón, entre 17
y 40% de ellas se encuentran incarceradas (13% de las hernias catalogadas como
incarceradas son umbilicales). Sin embargo, tanto el intestino delgado como el
grueso pueden formar parte del contenido herniado, lo cual obliga en 20% de los
casos a una cirugía de urgencia y una resección intestinal; en 80% de los casos
sólo se encuentra un epiplón hemorrágico o con necrosis. (Mayagoitia,
2009)
Auxiliares de
diagnóstico
Por su localización anatómica,
la mayoría de las hernias umbilicales son diagnosticadas mediante examen
clínico, por lo que el ultrasonido y la
tomografía se reservan para pacientes con obesidad mórbida o con hernias
umbilicales recurrentes asociadas con obesidad, donde los tejidos cicatricial y
celular subcutáneo pueden dificultar la palpación adecuada.
Indicaciones quirúrgicas
Hay dos elecciones esenciales
que deben plantearse: la elección entre herniorrafia y hernioplastia protésica
y la elección entre acceso directo y laparoscopia.
Suele admitirse que la
reparación mediante sutura es suficiente para las hernias pequeñas y que el
riesgo de recidiva es menor con una reparación protésica en las hernias
grandes. La frontera entre ambas no está claramente definida y suele situarse
en 2 o 3 cm. En una serie reciente de 106 pacientes operados mediante sutura
por una hernia umbilical de tamaño inferior a 3 cm, el porcentaje de recidivas
fue del 23% (Haakinson, 2010). En dos
estudios no aleatorizados se ha demostrado que había menos recidivas con los
procedimientos protésicos que con las suturas (lau,
2016).
En un estudio prospectivo no aleatorizado en el que los orificios de tamaño
inferior a 3 cm se trataron con sutura y los de tamaño superior a 3 cm con
prótesis, la tasa de recidiva fue del 14% en el primer grupo frente al 2% en el
segundo (Erylmaz, 2006). Un
estudio aleatorizado (aparentemente el único) que incluyó 200 pacientes con un
seguimiento de 64 meses ha demostrado un porcentaje de recidivas 10 veces mayor
tras sutura (11%) que tras prótesis (1%) (Arroyo,
2001). Por
consiguiente, aunque la sutura parece aceptable para un orificio del orden de 1
cm, con una aponeurosis de buena calidad y en ausencia de factores de riesgo,
se recomienda la reparación protésica en todos los demás casos.
La técnica del «sello postal»
es la que se emplea de rutina en la mayoría de los casos. Los autores de este
artículo son un poco más reticentes a los métodos del tapón (cuya punta hace
procidencia bajo el peritoneo, sobre todo en pacientes delgados), de la
prótesis PHS (debido al volumen de material y a la presencia del disco
subcutáneo) y de las prótesis de tipo Ventralex o CA.B.S.'air en posición
intraperitoneal, a pesar de la presencia de una cara antiadherente. Para las
hernias voluminosas, es probable que la prótesis retromuscular sea el método de
elección. No se describe la prótesis premuscular, porque esta técnica no es
lógica y, además, un estudio ha descrito que tiene un 20% de recidivas (Gonzalez, 2003).
La elección entre el acceso
directo y la laparoscopia es más difícil, debido a la falta de datos basados en
la evidencia. Sólo se dispone de estudios retrospectivos sobre la hernia
umbilical, aunque han demostrado que la laparoscopia se asocia a menos
recidivas (Gonzalez, 2003. Lau, 2003), menos
dolor postoperatorio y menos sepsis [Wright,
2002) que
la cirugía abierta. La mayor parte de los ensayos clínicos aleatorizados
engloban las eventraciones y las hernias ventrales (Forbes, 2009). Aunque la laparoscopia parece
ofrecer ventajas claras para el tratamiento de las eventraciones, no se puede
extrapolar por completo a las hernias umbilicales, porque la mayoría de ellas
son pequeñas y más fáciles de tratar que las eventraciones. La sencillez
técnica de la prótesis en sello postal, la posibilidad de implantarla bajo
anestesia local y la ausencia de cuerpo extraño intraperitoneal merecen
sopesarse frente a las ventajas de la
laparoscopia. El único estudio aleatorizado que ha comparado el acceso directo
y la laparoscopia en una serie de 58 hernias ventrales no ha demostrado
diferencias significativas entre ambas técnicas (Pring,
2008). Por
otra parte, el sentido común sugiere que la realización de tres orificios de 5-
10 mm para cerrar uno de 10-20 mm no ofrece ventajas evidentes. Hasta que se
demuestre lo contrario, parece lógico considerar que las hernias pequeñas se
traten por una vía de acceso directo y que la laparoscopia puede tener ventajas
para las hernias extensas, como sucede con las eventraciones, siempre que no
estén incarceradas ni que sean demasiado voluminosas.
Tratamiento
Ante una hernia umbilical de
tipo congénito, el manejo es expectante durante los dos primeros años de vida;
no se recomienda la intervención
quirúrgica porque el índice de recidivas al manejar tejidos muy delgados a esta
edad es alto y porque en algunos pacientes existe la tendencia a un cierre
espontáneo, o cuando menos a que el diámetro del anillo disminuya sus dimensiones.
La recomendación para la madre
sólo incluye vigilancia, sin ningún procedimiento de contención del saco
umbilical. Por desgracia, en los infantes pesan más las tradiciones y costumbres
ancestrales que sólo lastiman la piel umbilical (colocación de tela adhesiva
con aditamentos como algodón, canicas o monedas para contención del saco,
bragueros, vendajes abdominales, fajas para hernias, etc.) y producen dolor,
aunque no se ha probado que alteren para bien o para mal la evolución natural
de la contracción del anillo umbilical. Cuando se utilizan aditamentos que
presionan fuertemente la región, como el uso de fajas “especiales para
hernias”, puede surgir inflamación crónica del saco, del anillo y del contenido
herniario, dando paso a que se desarrolle una complicación por incarceración o
estrangulamiento.
En general, en una hernia
umbilical que no se cerró al pasar los dos años de edad debe considerarse la
intervención quirúrgica, ya ante la presencia de tejidos más firmes de la pared
abdominal. No se indican las técnicas con material protésico, debido a las
consideraciones de contracción de los materiales, el crecimiento del niño y el
desconocimiento del comportamiento de dichos materiales a muy largo plazo. Las
técnicas deben ser con tensión y se cuenta con varias opciones que se detallan a
continuación, además de que pueden ser útiles para el manejo de adultos que no
desean material protésico o en los que exista algún impedimento para su uso.
La incisión de la piel para el
abordaje abierto ha sido objeto de controversia en distintos trabajos
publicados, y aplica igual para las técnicas abiertas sin tensión. La incisión
clásica9 de media luna o transversa supraumbilical o infraumbilical se usó
durante muchos años sin importar el aspecto estético.
En 1981 Criado propuso un
abordaje transumbilical vertical con el fin de que la incisión quedara dentro
de la cicatriz umbilical y se lograran resultados estéticos satisfactorios.
Más tarde Smith Behn indicó
que la incisión horizontal mejora aún más el resultado. Del mismo modo, se
retomó el problema de la piel redundante por una hernia umbilical de saco
grande en pacientes muy delgados, en quienes siempre quedaba una cicatriz
umbilical conmucha piel gruesa y mal aspecto (especialmente en niños), por lo
que en 2004 El--Dessouki propuso una incisión transumbilical con resección de
la piel redundante en forma de doblemedio cono para obtener resultados
estéticos satisfactorios sin alterar los resultados de la plastia. Es
importante señalar que, a cambio de mejorar los aspectos estéticos, el abordaje
y el campo operatorio se han restringido, tornando más laboriosa la plastia
para el cirujano.
De igual forma, la dirección
del cierre del defecto umbilical despertó algunas controversias y
consideraciones. El cierre horizontal parece lograr menor tensión en la línea
de sutura, aunque hay estudios controversiales, incluidos los deAskar en 1984,
que indican el cierre oblicuo de los defectos, porque parece más “fisiológico”
porque la línea de sutura semeja la dirección que llevan las fibras que se
entrecruzan en la línea alba, además de que crea menor tensión que el cierre
horizontal. (Mayagoitia, 2009)
Se recomienda la cirugía
ambulatoria en pacientes con hernia umbilical debido a que disminuye
las
complicaciones y la estancia hospitalaria
En las herniorrafias
umbilicales se recomienda la cirugía abierta ya que es el método que
requiere
menos tiempo para su ejecución
Indicaciones de reparación
quirúrgica en la población pediátrica
Se debe considerar reparación
quirúrgica de la hernia umbilical en los
siguientes casos:
·Defecto
herniario umbilical mayor de 1.5cm a cualquier edad.
·Defecto
herniario umbilical persistente después de los 2 años de edad.
Se recomienda el cierre del
defecto herniario con la técnica de Mayo, utilizando material de sutura
absorbible
del tipo ácido poliglicolico o poliglactina 910
Reparación de hernia umbilical
en adultos
Se recomienda el cierre del
defecto herniario con la técnica de Mayo, utilizando material absorbible (ácido
poliglicolico o poliglactina 910) o no absorbible (polipropileno)
Se recomienda el uso material protésico del
tipo de polipropileno y mallas parcialmente absorbibles como material de
elección en caso de hernias umbilicales
con defectos mayores a 3 cm de diámetro (GPC, 2012)
Preparación y anestesia
La preparación cutánea es aún
más importante para las hernias umbilicales que para las de otro tipo. Debido a
la oquedad que constituye el ombligo, no es infrecuente que contenga depósitos
de materias orgánicas que se escapan a los cuidados de higiene habitual y suele
haber lesiones eccematosas exudativas al nivel del pliegue situado en su borde
inferior. El porcentaje de sepsis es elevado en algunas series y puede llegar
hasta el 19% (Gonzalez,2003. Farrow, 2008).
La
extracción cuidadosa de los depósitos (en ocasiones bajo anestesia), el lavado
minucioso con povidona yodada y la inspección final por el propio cirujano
antes de cualquier intervención quirúrgica son indispensables. Debido a estas
características peculiares del ombligo, es lógico prescribir una
antibioticoterapia profiláctica, aunque su utilidad sólo se ha demostrado en un
pequeño estudio aleatorizado (Abramov, 1996).
El método de anestesia más
utilizado es la anestesia general; la raquianestesia se emplea menos, aunque
puede usarse. La anestesia local ofrece ventajas en las hernias pequeñas. Suele
emplearse en algunos centros especializados (Kurzer,
2004); los
autores de este artículo la utilizan en los pacientes que no tienen un panículo
adiposo excesivo y que no son demasiado ansiosos. Se realiza una infiltración
mediante lidocaína con adrenalina al 0,5%. Se comienza por infiltrar el tejido
subcutáneo en el perímetro del ombligo, tras lo que la anestesia se completa
inyectando el anestésico lo más cerca posible de la piel, para mejorar la
anestesia cutánea. A continuación, se infiltra el plano aponeurótico. Durante
la disección, se procede a la infiltración del saco a demanda, sobre todo en su
base. Si se plantea colocar una prótesis extraperitoneal, se infiltra el plano
extraperitoneal, bien atravesando la aponeurosis o inyectando directamente en
este espacio con la aguja introducida en oblicuo a través del orificio
aponeurótico. Los autores de este artículo no tienen experiencia con el bloqueo
paraumbilical (Theissen, 2006), que en
un caso ha permitido tratar una hernia estrangulada en un paciente de riesgo (Dareau, 2008).
Herniorrafias
Sutura simple
Esta técnica es adecuada para
las hernias pequeñas, cuyo orificio no supere los 2 cm. Las incisiones más
utilizadas son la lateral, que rodea el borde izquierdo del ombligo y lo
sobrepasa un poco por encima y por debajo, y la incisión semicircular inferior,
que es la preferible porque produce una cicatriz menos visible y expone menos a
la formación de queloides. La disección con tijeras de Metzenbaum del saco
consiste en separarlo de la piel, del tejido subcutáneo y del cuello
aponeurótico. Se debe procurar no lesionar la piel que suele estar muy adherida
al saco. Por este motivo, se recomienda la disección con tijeras en lugar de la
electrocoagulación. Si se produce una pequeña lesión cutánea, se sutura con
hilo fino (3/0 o 4/0). Se utiliza hilo de reabsorción rápida, que evita tener
que retirar los puntos del fondo del ombligo. Si se coloca una prótesis, es
preferible cubrirla con varios puntos de aproximación de la aponeurosis. El
saco se puede resecar, después de haberlo abierto para verificar su contenido,
o simplemente reintegrarlo en el espacio extraperitoneal.
La disección de este espacio
con una pinza roma a lo largo de 1 o 2 cm puede facilitar la aproximación de
los bordes aponeuróticos sin tensión. Se deben buscar los orificios
paraumbilicales asociados, bien introduciendo el dedo a través del orificio
herniario (si es lo bastante amplio) o bien utilizando una pinza acodada en
ángulo recto.
La sutura puede realizarse con
puntos separados o con una sutura continua. El sentido de la sutura depende de
la forma del orificio. Por lo general, se efectúa una sutura continua
entrelazada en el sentido transversal, con una aguja redonda o redonda de punta
cortante montada con un monofilamento no reabsorbible 2/0 o incluso 3/0. La
utilización de un hilo más grueso y de agujas triangulares crea orificios en la
aponeurosis que la debilitan, mientras que los hilos 2/0 y 3/0 ofrecen una
resistencia suficiente. Después de un control cuidadoso de la hemostasia, el
cierre se realiza por lo general sin drenaje. La cara profunda de la piel
umbilical se fija a la aponeurosis con uno o dos puntos de hilo reabsorbible,
tras lo que la piel se sutura con puntos separados o con una sutura continua intradérmica
mediante hilo de reabsorción rápida 4/0. Una compresa de tul graso se usa para
rellenar la depresión umbilical y se mantiene colocada mediante una compresa de
gasa y un apósito adhesivo. El paciente puede volver a su domicilio el mismo
día de la intervención. El apósito se retira a los 3 o 4 días y se revisa a la
semana de la intervención.

|
Figura : Herniorrafia por sutura simple.
A.
Incisión vertical.
B.
Incisión semicircular.
C.
Disección del saco.
D.
Disección preperitoneal.
E.
Sutura continua simple.
F.
Sutura continua entrelazada y
fijación de la piel a la aponeurosis. (Tomado de Elsevier, 2014)
La incisión vertical
transumbilical produciría una cicatriz invisible (Mislowsky,
2008), aunque
los autores de este artículo no tienen experiencia con ella. La incisión
vertical se traza directamente al nivel del ombligo, sin sobrepasar sus bordes,
y los dos colgajos laterales se separan del saco. Después de las etapas de
disección y reparación habituales, la sutura cutánea consiste primero en el
paso de dos puntos de hilo reabsorbible que unen la cara profunda de la piel
con la aponeurosis y después en la realización de una sutura continua
intradérmica con hilo de reabsorción rápida. Los dos puntos de anclaje se
anudan antes de la sutura continua. La aplicación de adhesivo biológico permite
evitar el vendaje.
A.
Incisión cutánea.
C.
Sutura continua intradérmica e hilos
de fijación de la piel a la aponeurosis. (Tomado de Elsevier, 2014)
Herniorrafia con sutura solapada
La técnica de reparación con
sutura solapada fue descrita en Francia por Quénu y en Estados Unidos por Mayo,
que se inspiró en un procedimiento descrito por Championnière para la hernia
inguinal (Mayo, 1901). Consiste
en rebatir la hoja aponeurótica superior por encima de la hoja inferior. La
hoja superior se fija al borde de la hoja inferior con uno o varios puntos en U
(Mayo, 1901. Quenu, 1967) y
después el borde libre de la hoja superior se fija a la cara anterior de la
hoja inferior con puntos separados. Esta técnica, destinada en un principio a
tratar las hernias con un orificio amplio, es menos útil hoy en día debido al
material protésico del que se dispone, sobre todo porque aumenta la tensión al
nivel de las aponeurosis.
Figura: Sutura
solapada. A, B. Técnica de Quenu. C. Técnica de Mayo.
(Tomado de Elsevier, 2014)
Técnica de Mayo. Técnica de reparación con el denominado
“chaleco sobre pantalón”; es decir, se superpone con suturas el colgajo
superior sobre el inferior en unos 2 cm. Hay que destacar que al anudar el
primer plano quedan espacios que permiten el reingreso de contenido abdominal
entre las dos solapas formadas, condicionando una pronta recidiva.
Para evitarlos se puede cerrar
minuciosamente el ángulo formado con una sutura continua que ocluye totalmente
la cavidad y luego suturar la solapa sobre la cara anterior de la aponeurosis.
Está técnica es la que tiene
un mayor porcentaje de recidivas.
Técnica de Morestin. Se utiliza doble línea de sutura para el
cierre. Se da un primer plano inicial y posteriormente un plano imbricante que
protege la primera línea de sutura. Si se advierte mucha tensión en los
tejidos, pueden agregarse incisiones de descarga paraumbilicales verticales a 2
cm del orificio, sobre la vaina del recto en sentido bilateral, sobrepasando
con amplitud la longitud del defecto.
Técnica de Rothschild. Se tallan dos colgajos cuadrangulares de
las vainas del recto y se superponen para cubrir el orificio, mediante suturas
en la línea media. Esta técnica sólo se indica en adultos, pues en los niños
pocas veces se tiene un orificio difícil de cerrar.
Técnica de Zeno. Incluye
las técnicas de Mayo invertida, “pantalón sobre chaleco” o borde inferior del
defecto sobre el borde superior, y se utiliza cuando hay vísceras pegadas a
este colgajo superior; se lleva a cabo con las mismas precauciones en los
ángulos, para disminuir en lamayor medida posible las recidivas tempranas.
Resultados
Las recidivas con técnicas
tensionantes para la reparación de la hernia umbilical se encuentran en rangos
de 10 a 30% en todas las series e incluso hay algunas con 54% de recidivas en
grupos de pacientes adultos. Para mayor sorpresa de los cirujanos, la técnica
de Mayo fue la que aportó el mayor índice de recurrencias. Lo anterior obligó a
introducir las técnicas sin tensión con prótesis, como si se tratara de una
hernia incisional o ventral grande. (
Mayagoitia, 2009)
Hernioplastias
protésicas
No hay un registro del inicio
del manejo de las hernias umbilicales con prótesis, pero es obvio que cambió el
concepto antiguo de que los anillos herniarios menores de 3 cm pueden ser
tratados con plastias tensionantes, puesto que75%de las hernias umbilicales
tienen un anillo menor que estas dimensiones. Tampoco hay una idea clara del
número de técnicas que se han propuesto para resolver esta patología, por lo
que aquí se mencionarán las más usuales. En la actualidad se sugiere la
colocación de prótesis de malla en todas las hernias umbilicales en pacientes adultos.
El abordaje de la incisión en
las técnicas abiertas debe cumplir con los criterios mencionados, que incluyen
la seguridad y el aspecto estético, y puede efectuarse con anestesia local más
sedación o bloqueo peridural. (Mayagoitia, 2009)
Técnica del «sello postal»
Esta técnica es adecuada para
los orificios mayores de 1 cm de diámetro.
Técnica del «tapón»
Se recomienda para los
defectos herniarios de 1.5 cm o menores, donde la disección del espacio
preperitoneal bajo visión directa es difícil. Esta técnica tiene su antecedente
en el tapón o cono de malla usado en la técnica de Lichtenstein inicial en
hernias femorales. A diferencia del cono, el tapón se elabora con una malla
rectangular de 4 x 13 cm de malla de polipropileno de material ligero. Se
enrolla y se le aplica una sutura circunferencial de material no absorbible
(polipropileno) en la parte central, para darle una especie de forma de reloj
de arena, con una base amplia que se fije a los bordes del anillo. Se diseca el
espacio preperitoneal en la mayor medida posible, pero si esto es imposible por
lo pequeño del defecto simplemente se invagina el saco y se inserta el tapón
para que la sutura circunferencial de dicho tapón quede justo en el defecto.
Después de la disección y
reintegración o resección del saco, la disección limitada del espacio
extraperitoneal con una pinza roma y con el dedo permite crear el bolsillo para
el tapón. Puede fabricarse un tapón con un fragmento de prótesis de 4 o 5 cm de
lado, que se pliega en forma de cucurucho o utilizar un tapón industrial. El
tapón se introduce en el bolsillo y su borde se sutura a la cara profunda de la
fascia con varios puntos en U, de modo que quede adosado a la cara profunda de
la fascia. Los bordes del orificio herniario pueden suturarse entre sí con una
sutura continua o no. Esta técnica no ha presentado recidivas en dos series de
unos 50 casos cada una (Muschaweck, 2003.
Kurzer, 2004).
Figura: Técnica del tapón.
(Tomado de Elsevier, 2014)
Debe efectuarse con conos de
malla fabricados a partir de una malla plana si se trata de un defecto muy
pequeño (menor de 1.5 cm). Si el defecto mide entre 2 y 4 cm puede utilizarse
el cono prefabricado (PerfixR Plug), pero si son mayores de 4 cm no se recomienda
su uso, porque el cono quedaría inestable ante un defecto tan grande.
Su inconveniente se ha
centrado en la punta del cono de aspecto puntiagudo que apunta a la cavidad
peritoneal, en especial en los pacientes delgados, donde pudiera ocasionar erosión
intestinal posterior.
Técnicas en las que se usan prótesis específicas
En la actualidad, se dispone
de varias prótesis adaptadas de forma específica para facilitar el cierre del
orificio umbilical o de otros tipos de hernias.
La prótesis Ventralex tiene
forma redonda y está constituida por una malla de polipropileno y una capa de
politetrafluoroetileno (PTFE), destinada a entrar en contacto con el intestino.
Consta de un anillo flexible que la confiere una cierta memoria de forma y dos
bandeletas, que permiten traccionar de la prótesis para colocarla. La técnica
de colocación se describe en otro artículo de este tratado («Tratamiento
quirúrgico de las hernias de la línea blanca o hernias epigástricas»).
La prótesis PHS, concebida en
principio para el tratamiento de la hernia inguinal, consta de un disco
profundo y un disco superficial, unidos por un cilindro intermedio.
Figura: Prótesis
PHS. 1. Disco profundo; 2. peritoneo; 3. cilindro intermedio; 4. disco
superficial. (Tomado de Elsevier, 2014)
La prótesis CA.B.S.'air consta
de dos caras, una de PTFE expandido antiadherente y otra de malla de
polipropileno que contacta con la pared. Las dos placas limitan una bolsa en la
que se coloca un balón inflable. La prótesis se introduce plegada en el
orificio umbilical; el inflado del balón asegura el despliegue de la prótesis,
que se fija a la aponeurosis con dos puntos totales, que se pasan con los dos
hilos premontados, a los que se pueden añadir otros dos puntos en posición
cardinal.
Técnica de Rives umbilical
Algunos cirujanos la denominan
“mini Rives”. Tiene los mismos fundamentos y principios técnicos que un
procedimiento de Rives para hernia incisional grande. Se efectúa la disección
del saco herniario y posteriormente la disección del espacio preperitoneal, lo
cual resulta sencillo en las hernias primarias, pero difícil en las
recurrencias. La disección de este espacio debería ser de al menos 6 cm, pero
los autores de diferentes series recomiendan una disección menor, al parecer
con buenos resultados. El autor de este capítulo no está de acuerdo con este
concepto, aunque se piensa que con el uso demallas ligeras es suficiente una
disección de 3 cm más allá de los bordes del defecto. La disección del espacio
preperitoneal y la fijación de la malla para realizar una técnica de Rives en
orificios menores de 3 cm son extremadamente complejas, debido a lo limitado
del campo. Cuando no es posible el paso de un dedo disector, la disección se
puede facilitarmediante lamaniobra de disección con gasa húmeda, como se
recomienda en la técnica del PHS para herniainguinal, donde se inserta
paulatinamente la gasa y se complementa con una disección roma con la pinza de disección
y tijera. La malla debe colocarse mediante la técnica del “paracaídas” o de la
sutura de las válvulas cardiacas, donde se dan los puntos a la aponeurosis
mientras el ayudante detiene exteriormente la malla, regresando el punto en “U”
en cada uno de los cuadrantes.
Al tener los cuatro puntos
cardinales se estiran y se introduce la malla, anudando cada uno de los puntos
al mismo tiempo que se verifica que la malla entre cada punto quede totalmente
expandida.
Una vez fijada la malla, no se
requieren más puntos. El cierre del defecto es electivo, pero si se hace debe
usarse un surgete continuo conmaterial absorbible o no absorbible. Cerrar el
defecto tiene la ventaja de que se podrá fijar la cicatriz umbilical con un
punto en la forma tradicional. Si se decide no hacerlo por cuestiones de
tensión, deberá tenerse cuidado de que la fijación de la cicatriz umbilical
quede alejada del contacto con la malla de polipropileno, ya que puede
ocasionar erosión y fistulización. Se fijará de preferencia en el borde
inferior del defecto, sobre la aponeurosis, para un mejor efecto estético, en
lugar de fijarla en el borde superior.(Mayagoitia,
2009)
Figura. Segmento circular de malla de acuerdo con el tamaño del defecto herniario. Colocacion de cuatro puntos cardinales mediante la técnica del paracaídas, donde se jalan y anudan los hilos. Esquema de la técnica de Rives umbilical o mini Rives donde la malla de polipropileno ligero sobrepasa 3 cm del borde del defecto. ( Tomado de Mayagoitia, 2009)
Técnica en “H” (técnica de Celdrán)
La describió Angel Celdrán en
1994 para el tratamiento de hernias umbilicales o epigástricas con defectos de
1.5 a 5 cm. El saco herniario y el espacio preperitoneal se disecan de la misma
manera que en la técnica de Rives umbilical. Se toma un segmento de malla de
polipropileno ligero (pesado en su técnica original) de 9 x 13 cm y se corta
para formar un dispositivo, como se muestra en la figura 42--9, donde la banda
central debe tener una anchura igual o ligeramente superior al diámetro transversal
del defecto herniario y los puentes que unen a dicha banda deben tener
aproximadamente 1 cm, para que cada banda tenga una longitud de 6 cm. En
seguida las bandas centrales se introducen en el espacio preperitoneal por el
defecto herniario, se extienden y se fijan con puntos en “U”, que pueden
soportarse sobre un segmento de malla adicional si así se desea. El resto de la
malla queda supraaponeurótica y se fija con puntos simples a la aponeurosis del
recto. Esta técnica tiene el inconveniente de que las bandas centrales en el
espacio preperitoneal crean el efecto de tapón, pero dejan descubiertas las
partes laterales que sólo se cubren con la malla a manera de parche (onlay),
lo cual origina que las hernias recurran como hernias intersticiales a
través de dichos espacios. Además, la mayor parte de la malla quedará en
contacto con el tejido celular subcutáneo. (
Mayagoitia, 2009)
Figura. Tecnica en H.
A y D contención de la malla. C. Malla colocada y fijada. D Bandas centrales
fijadas con apoyo de un segmento cuadrado de malla del mismo material. ( Tomado
de Mayagoitia,. 2009)
Los reportes de series con las
distintas técnicas libres de tensión dan cuenta de índices de recidivas de 0 a
2%en pacientes con hernias primarias y de 3 a 7% en hernias umbilicales
recurrentes (que deben ser catalogadas como hernias incisionales). (
Mayagoitia, 2009)
Tecnica de Parachute
Esta tecnica la hemos
utilizado en nuestra unidad en 15
casos (por un periodo de 7 años) con hernia umbilical mediana a grande, hasta la fecha sin recidivas o complicaciones.
La insicion
y diseccion del saco no cambia. Ya disecado el
saco se invagina y se diseca
el espacio preperitoneal 2-3 cm
alrededor de los bordes del
defecto herniario, vigilando la hemostasia. Posteriormente se coloca una malla
cuadrada de acuerdo a el tamaño del
defecto y que
sobrepase los bordes 2-3
cm y se dan cuatro puntos cardinales con polipropileno o nylon 2-0, con posterior cierre de defecto con puntos antitensionales.
(Hernandez Orduña, 2016)
Técnica laparoscópica
La decisión de operar una
hernia umbilical por acceso laparoscópico sigue siendo polémica, no así en lo
relacionado con la reparación con malla, que debe usarse en todos los casos.
A sabiendas de que la cirugía
laparoscópica es una cirugía de mínimo acceso, pero de gran invasión, la
controversia es la siguiente: ¿cuál es el tamaño adecuado a la técnica que
ocasione una mayor invasión que la cirugía abierta?
Se sabe que sólo 25% de los
pacientes con hernia umbilical tienen un defecto mayor de 3 cm, por lo que
pocos pacientes tendrían una hernia con un anillo mayor de 5 cm, lo cual
justificaría este tipo de acceso (no existe un acuerdo al respecto). (Pring, 2008)
Técnica IPOM (Intra
Peritoneal Onlay Mesh)
Es la técnica habitual para la
reparación laparoscópica de las hernias ventrales e incisionales. Se aplican
los mismos principios de liberación del contenido y adherencias, se emplean
mallas bicapa o tricapa que no se adhieran a las vísceras y la fijación con
puntos transcutáneos y grapas.
Las ventajas consisten en la
posibilidad de reparar o reforzar la línea media cuando también existe
diástasis de rectos con una malla de mayor tamaño; la recuperación más rápida
permite una reincorporación a las actividades habituales y laborales, y tiene
una menor incidencia de infección de herida; sin embargo, tiene una incidencia
mayor de seromas. Su inconveniente es la invasión de la cavidad abdominal, el
uso casi obligado de anestesia general y los costos mayores. (Mayagoitia, 2009)
Técnica de Rives
laparoscópica
Dado que las hernias
umbilicales primarias tienen un orificio pequeño y el espacio preperitoneal
prácticamente está virgen, se puede intentar la ejecución de este método. Se
levanta un colgajo peritoneal que incluya el saco herniario, la colocación de
una malla de polipropileno ligero y la fijación con grapas y puntos
transcutáneos. Se cierra el colgajo peritoneal con sutura o grapas de modo que
cubra la malla, para que no quede en contacto con las vísceras. Tiene las
ventajas de que puede utilizarse una malla menos costosa que las que tienen
protección antiadherente y origina una menor formación de seromas al extirpar
el saco herniario; por el contrario, tiene la desventaja de que es un
procedimiento más laborioso. La disección del colgajo peritoneal es más difícil
en las hernias recurrentes. (Mayagoitia, 2009)
Casos especiales
Debe tenerse un especial
cuidado si la hernia umbilical se asocia con las siguientes condiciones:
Embarazo
En general, no hay reportes de
estrangulación durante la etapa del embarazo, ya que la misma distensión
agranda el orificio y durante el último trimestre el útero protege al defecto
herniario, interponiéndose entre la pared y las vísceras, por lo que rara vez
tiene contenido el saco. Estas hernias tienden a disminuir de tamaño y en
ocasiones la protrusión se manifiesta hasta un nuevo embarazo. Por tal motivo,
rara vez se recomienda o se requiere una plastia electiva o de urgencia durante
el transcurso de la gestación. De igual forma, es criticable que los
ginecólogos traten de hacer el cierre del defecto en el transcurso de la
cesárea por vía intraabdominal. Hay que recordar que el defecto es más grande
en esos momentos de lo que será en unas semanas, los tejidos son muy delgados y
difícilmente se toman los adecuados bordes del defecto para hacer un cierre con
suturas, por lo que no deja de ser una plastia con tensión realizada a ciegas.
Un error más consiste en intentar una reparación inmediatamente después del
parto o durante el transcurso de la cesárea por vía de otra incisión
infraumbilical.
De nuevo, el orificio está muy
distendido, hay dificultad para localizar los bordes del defecto, porque los
tejidos son delgados, y se terminará colocando mallas más grandes de lo que se
hubiera podido hacer si se hubiera diferido la cirugía. Se recomienda reparar
la hernia después de tres meses del parto o cesárea.
(Mayagoitia, 2009)
Hernias voluminosas
Las hernias voluminosas suelen
contener un segmento de intestino, sobre todo el colon transverso, que puede
ser irreducible por la diferencia de tamaño entre el orificio herniario y el
contenido del saco, así como por la presencia de adherencias intrasaculares.
Las lesiones cutáneas son frecuentes, en especial la presencia de eczema
supurativo al nivel de los pliegues. Por estos motivos, suele realizarse la
exéresis en bloque del ombligo y de los tejidos que lo rodean, mediante una
incisión en «gajo de naranja». Sin embargo, si no hay lesiones cutáneas, se
puede realizar una incisión vertical u horizontal, como para el tratamiento de
una eventración.
Se efectúa una incisión
cutánea en «gajo de naranja» que circunscribe el ombligo y pasa por piel sana.
El plano adiposo subcutáneo se incide con el bisturí eléctrico hasta el plano
aponeurótico. La disección se realiza a continuación en contacto con la
aponeurosis, en dirección al orificio herniario, que se diseca de forma
progresiva. El saco se abre con cuidado mediante una incisión lateral, por
encima del orificio herniario; el contenido se reintegra en la cavidad
abdominal. La resección de un panículo epiploico voluminoso puede facilitar las
cosas. Después de vaciar el contenido del saco, se secciona por competo, lo que
permite la resección en bloque del saco, del tejido adiposo y de la piel.
Durante todas estas etapas quirúrgicas, se procura manipular el conjunto de los
tejidos, sobre todo la piel, mediante un paño embebido en povidona yodada y se
utiliza un mínimo de instrumentos. Al final de estas etapas quirúrgicas, estos
instrumentos se retiran del paño, se cambian los guantes y la herida quirúrgica
se lava con povidona yodada.
Figura: Hernia voluminosa.
A.
Trazado de la incisión cutánea.
B.
Abertura del saco.
(Tomado de Elsevier, 2014)
El cierre del saco se efectúa
con una sutura continua, tras lo que el espacio en el que se va a colocar la
prótesis (extraperitoneal o retromuscular) se separa mediante disección roma.
La reparación protésica puede efectuarse de varios modos, bien con la técnica del
«sello postal», si el orificio no es demasiado amplio (4-6 cm) o bien con una
prótesis retromuscular, según la técnica descrita en otro artículo de este
tratado («Tratamiento quirúrgico de las hernias de la línea blanca o hernias
epigástricas»). El cierre cutáneo puede efectuarse mediante una sutura continua
o con puntos separados. En el centro de la sutura, se colocan varios puntos de
hilo de reabsorción lenta que fijan la cara profunda de la piel a la
aponeurosis, para crear una depresión que simule el ombligo. De este modo, se
puede reconstruir el ombligo según una de las técnicas de cirugía plástica
descritas en otro tratado (Tenorio, 2008).
Hernia Infantil
La indicación quirúrgica es establece si
la hernia umbilical persiste después de los 4 o 5 años edad o en los casos de
hernias voluminosas y desfigurantes, sin tendencia a la resolución.(Lassaletta, 1975. Blumberg, 1980. Skinner, 1993)
Técnica quirúrgica
Colocación
El niño se coloca en decúbito supino. Es
indispensable una limpieza y desinfección cuidadosas del ombligo, ya que a
menudo no está bien lavado.
Incisión cutánea
La incisión, periumbilical y semicircular,
se efectúa por debajo o a la izquierda del ombligo. Para facilitar la incisión
puede tensarse la piel.
Figura 1 : Trayecto
de la incisión cutánea. (Tomado Elsevier, 2014)
Disección del saco herniario
La disección subcutánea se realiza con
tijeras, rodeando el saco herniario y aislándolo por completo del tejido
celular subcutáneo.
Figura 2 : Disección subcutánea del saco herniario.
(Tomado Elsevier, 2014)
Incisión del saco herniario
La incisión del saco se efectúa en sentido
transversal, dejando un corto anillo en la cara profunda del ombligo. Tras
comprobar su contenido y rechazar posibles restos de epiplón, se completa la
incisión circular.
Figura 3 : Incisión del saco herniario. (Tomado Elsevier, 2014)
Cierre del anillo umbilical
El peritoneo, en general muy
delgado en esta zona, no se aísla.
Se colocan dos pinzas laterales en los
bordes aponeuróticos del anillo para poder elevar la pared y suturar
transversalmente los bordes con puntos separados de hilo no reabsorbible o de
reabsorción lenta, con cuidado de no lesionar las asas intestinales.
Figura 4 : Cierre del anillo umbilical mediante sutura de los bordes aponeuróticos. (Tomado Elsevier, 2014)
fijación umbilical
La cara profunda de la piel del ombligo se
fija al plano aponeurótico con uno o dos puntos de inversión de hilo de
reabsorción lenta.
No es necesario resecar el exceso de piel
en el ombligo ya que su evolución natural es hacia la reabsorción espontánea.
Figura 5 : Fijación subcutánea del ombligo al plano
aponeurótico. (Tomado Elsevier, 2014)
Cierre cutáneo
La realización de una sutura continua
intradérmica, en general con hilo reabsorbible, permite una aproximación
cutánea óptima y que la cicatriz umbilical sea estética y muy poco visible.
Se coloca un apósito moderadamente
compresivo para limitar el riesgo de hematoma subcutáneo. El apósito se
mantiene ocho días.
mantiene ocho días.
Hernias estranguladas
Entre 3 y 5%de las hernias
umbilicales incarceradas pueden evolucionar a una estrangulación con riesgo
vascular para el epiplón y las asas intestinales. El estado general del
paciente se maneja preoperatoriamente con hidratación y control de la sepsis.
La antibioticoterapia parenteral profiláctica se recomienda en caso de que no
existan datos de sepsis; debe valorarse su retiro o continuación en el
posoperatorio.
La elección de la incisión
depende del tamaño y del tipo de la hernia: incisión habitual paraumbilical o
infraumbilical en las hernias de tamaño pequeño o mediano, o incisión en «gajo
de naranja» en las hernias voluminosas. En las hernias pequeñas que sólo
contengan epiplón estrangulado, lo más
sencillo es resecarlas. Si hay un estrangulamiento del intestino, se debe
ampliar el orificio fibroso para liberarlo. La ampliación se realiza
desbridando con prudencia el reborde aponeurótico a lo largo de 1 o 2 cm. El
desbridamiento puede realizarse en el sentido transversal o vertical, según el
tipo de hernioplastia prevista. El intestino se trata del modo habitual en
cualquier tipo de estrangulamiento, por conservación o por resección.
Se suele recomendar la
realización de una reparación por sutura en presencia de un estrangulamiento.
Sin embargo, esta regla no es absoluta; puede efectuarse una hernioplastia
protésica siempre que se respeten unas normas de asepsia rigurosas: cambiar de
guantes y de material al final de las etapas de disección, lavar ampliamente
con povidona yodada, impregnar la prótesis con este mismo producto, administrar
antibióticos durante unos días. Varias publicaciones han demostrado que la
colocación de prótesis para tratar las hernias estranguladas, incluso en caso
de resección intestinal, es posible sin un riesgo de complicaciones excesivo ( Pans, 1997. Campanelli, 2004)
En un estudio aleatorizado se
ha comparado el tratamiento de las hernias umbilicales estranguladas mediante
prótesis o con sutura. En cada grupo se realizaron tres resecciones
intestinales. Sólo se produjo una sepsis en el grupo de prótesis, sin que ésta
tuviese que retirarse. No hubo ninguna recidiva en el grupo de prótesis, frente
a un 19% en el de sutura.
El flemón pioestercoráceo es
una complicación infrecuente del estrangulamiento visto en un estadio avanzado;
sin embargo, puede observarse en pacientes obesos, debido a las dificultades y
al retraso del diagnóstico. Se produce por la necrosis del intestino (en la
mayoría de los casos, el colon transverso) secundaria a isquemia. El
tratamiento consiste en realizar las primeras etapas de la dermolipectomía,
intentando circunscribir la zona abscedada sin abrirla. El colon se expone al
nivel proximal y distal de la zona necrótica y se secciona en una zona sana. La
resección debe ser lo más conservadora posible para permitir una anastomosis
sin tensión.
En el caso de compromiso de
intestino (necrosis, perforación o abdomen agudo previo) se prefiere una
laparotomía que atraviese el defecto herniario. Se repara el intestino afectado
y se decide un cierre simple de la herida de laparotomía o la colocación de una
malla si el defecto continúa siendo grande (con los cuidados mencionados en el
capítulo de mallas en áreas contaminadas y cirugía intestinal concomitante). La
morbilidad, especialmente la relacionada con infecciones, aumenta sus
porcentajes, y la mortalidad de 0.2 a 3% de la plastia umbilical electiva se
eleva a cifras de hasta 25%.
Insuficiencia renal
Cuando existe la necesidad de
colocar un catéter para diálisis peritoneal y se presenta una hernia umbilical
(o de cualquier otro tipo), se debe llevar a cabo la reparación con técnicas
sin tensión y con el uso de prótesis de malla (pacientes desnutridos y con una
escasa respuesta cicatricial) dentro del mismo acto quirúrgico, aunque debe
diferirse el inicio de las diálisis entre 36 y 48 h para dar tiempo a que selle
el peritoneo y no exista fuga posterior del líquido de diálisis. Cuando no se
reparan dichas hernias, la distensión causada por el líquido dialítico agranda
con rapidez dichos defectos, dificultando su reparación posterior. Por el
contrario, si un paciente con un catéter de diálisis presenta una hernia
incisional a través del sitio de inserción, se procurará reparar dicha hernia a
la brevedad posible, antes de que aumente significativamente de tamaño. Lo
ideal es reparar el defecto sin movilizar el catéter (algo parecido a lo
realizado en las hernias paraostomales), puesto que si se retira y recoloca el
catéter se tienen muchas posibilidades de que surja una nueva hernia por el
sitio de nueva inserción. ( Mayagoitia, 2009)
Cirrosis
Los pacientes con cirrosis
deben contar con un buen control metabólico y no presentar ascitis; con esto se
logran los mejores resultados y se evitan complicaciones, como la fuga de
líquido ascítico cuando se abre el peritoneo, que en ocasiones evoluciona a
infección de herida o de cavidad o a la formación de fístulas crónicas de
ascitis, ya que la malla actúa como un cuerpo extraño y dificulta el cierre de
dichas fístulas. En ocasiones se presentan hernias estranguladas que no
permiten una preparación adecuada. En estos casos es necesario informarles al
paciente y sus familiares las posibilidades de sufrir las complicaciones
mencionadas.
Conceptos anatómicos
El ombligo es una cicatriz
cutánea que está adherida a un anillo fibroso a través de un tejido subcutáneo
muy delgado, formado por un panículo adiposo, la fascia superficialis.
 En la
zona profunda, el ombligo está tapizado por el tejido infraperitoneal y el
peritoneo; lo más frecuente es que el peritoneo esté adherido al anillo.
En la
zona profunda, el ombligo está tapizado por el tejido infraperitoneal y el
peritoneo; lo más frecuente es que el peritoneo esté adherido al anillo.
1 Corte
esquemático de un ombligo normal.
a. Pliegue
umbilical
b. Anillo
umbilical
c. Peritoneo
B. Corte esquemático de una hernia umbilical debida
a la ascitis.
El saco peritoneal subcutáneo que
contiene ascitis está directamente en contacto con la piel que se va
adelgazando para terminar ulcerándose. (Tomado de Elsevier, 2014)
Consecuencias de la
hipertensión portal en el ombligo
Ascitis
La ascitis comporta un aumento
de la presión intraabdominal que empuja al peritoneo a través del anillo
umbilical, distendiendo el ombligo. La persistencia de la ascitis o su recidiva
hacen aumentar el tamaño del saco peritoneal que se desarrolla a través del
anillo en el espacio subcutáneo.
El saco peritoneal subcutáneo
que contiene ascitis está en contacto directo con la piel que se va
adelgazando, para luego ulcerarse y dar lugar a una rotura del ombligo. La
persistencia o la recidiva de la ascitis puede comportar asimismo un
agrandamiento del anillo umbilical.
Hipertensión
portal
La hipertensión
portal da lugar
asimismo a una
circulación colateral portocava.
La sangre portal, procedente de la vena porta
izquierda, pasa por venas paraumbilicales que siguen el trayecto de la vena
umbilical transformada en un cordón fibroso (ligamento redondo). La vena
umbilical está obliterada, pero las vénulas paraumbilicales que se desarrollan
sobre el ombligo aumentan de calibre y se unen alrededor del ombligo con las
venas epigástricas. La circulación venosa colateral puede ser a veces predominante,
dando lugar al síndrome de Cruveilhier-Baumgarten. En ciertos casos, los
fenómenos inflamatorios en la zona del saco peritoneal favorecen la formación
de adherencias entre el epiplón y el fondo del saco, con la creación de una circulación
colateral a partir de venas
epiploicas hacia las venas
paraumbilicales y epigástricas ( Farges, 1989).
En ausencia de ascitis, la
prevalencia de la hernia umbilical es baja (aproximadamente el 5 %) y similar a
la de los enfermos no cirróticos. En caso de ascitis, la hernia umbilical se
produce, en general, en el transcurso del tercer episodio ascítico (Belghiti, 1983). La evolución de la hernia y
el tamaño de la misma dependen de la evolución de la ascitis. El tamaño
herniario aumenta si la ascitis persiste y disminuye cuando la ascitis desaparece.
En ciertos casos, cuando el anillo umbilical continúa siendo muy estrecho,
puede desaparecer la ascitis de la gran cavidad peritoneal, con la persistencia
de una ascitis encerrada en el saco peritoneal, que da lugar a seudooclusiones
irreducibles (Belghiti, 1990). La
persistencia de la hernia puede comportar igualmente alteraciones tróficas con
un adelgazamiento de la piel, y la aparición de telangiectasias que preceden a
la rotura umbilical. Estas alteraciones tróficas son mucho más importantes
cuando la función hepatocelular está alterada. Así, se ha demostrado que las
alteraciones tróficas y/o la rotura del ombligo se asocian de manera constante
a una reducción de los factores de la coagulación y a una falta de respuesta de
la ascitis al tratamiento.
La hernia umbilical puede
disminuir de volumen, y estar representada tan sólo por una distensión cutánea,
cuyo riesgo y recidiva pueden comportar problemas estéticos o de otro tipo.
La hernia umbilical puede
estrangularse. De hecho, este accidente es raro. Esta rareza puede explicarse
por el hecho de que el anillo umbilical continúa siendo a menudo estrecho e
impide la incarceración de intestino a través del mismo. Cuando el anillo es lo
suficientemente grande como para ser franqueado por un fragmento del tubo
digestivo, en general el intestino delgado, la persistencia de la ascitis
favorece el deslizamiento del mismo por un fenómeno asimilable al de la
lubricación. Puede producirse una estrangulación si aparece una disminución muy
notable del volumen de ascitis, ya sea por una rotura del ombligo, ya sea por
una punción de la ascitis, por la colocación de un shunt peritoneoyugular o por
un tratamiento médico muy activo (
Eisenstadt, 1979. Lemmer, 1983).
La rotura del ombligo es el
accidente más grave, puesto que provoca una comunicación de la ascitis con la
región cutánea, con el consiguiente riesgo de sobreinfección de la ascitis y
una dificultad de cicatrización de la perforación, a causa de la maceración de
la piel por el paso de la ascitis. En general este accidente va precedido por
alteraciones tróficas con un adelgazamiento de la piel y, a veces, pequeñas
ulceraciones, que es preciso saber identificar para proponer un tratamiento
antes de que se produzca la rotura.
Indicaciones operatorias
Como se acaba de ver, el
principal problema terapéutico que plantea la cirugía de la hernia umbilical es
el que comporta el tratamiento de la ascitis
(Leonetti, 1984). En un enfermo con una hernia umbilical, el
primer objetivo es tratar la ascitis, verificar mediante una ecografía de la
región perihepática y del fondo de saco de Douglas la desaparición de la
ascitis, y luego operar al enfermo sin presencia de ascitis. El tratamiento
quirúrgico es sencillo; la morbilidad y la mortalidad son bajas (
Pescovitz, 1984).
Si la ascitis persiste después
de un tratamiento médico bien realizado, es posible efectuar un tratamiento
aislado de la hernia umbilical, sabiendo que en el período postoperatorio
deberá preverse un aumento de la ascitis que podría evacuarse mediante drenajes
aspirativos de tipo Redon, tratarse con punción hasta la cicatrización cutánea
o controlarse mediante una valva peritoneoyugular colocada al mismo tiempo.
Los resultados del tratamiento
simultáneo de la hernia y la ascitis mediante un shunt peritoneoyugular indican
que la morbilidad infecciosa es más importante que después del tratamiento
aislado de la hernia. También se recomienda no proponer este tratamiento
excepto en los casos en que el enfermo es operado de urgencia por una rotura
del ombligo (existe una ulceración cutánea que hace temer una rotura) y si la
ascitis es realmente resistente al tratamiento médico. En caso de
estrangulación, el enfermo debe ser operado de urgencia. No cabe plantear la
colocación de un shunt peritoneoyugular si hay un sufrimiento del tubo
digestivo. Cuando se opera al enfermo de manera electiva para valorar la
colocación de un shunt peritoneo yugular, conviene verificar antes de la
intervención (mediante una punción con recuento de gérmenes) que no hay una
infección de la ascitis.
Anestesia y reanimación
del cirrótico
La curación de la hernia
umbilical se realiza bajo anestesia general. Es posible efectuarla con el
empleo de una neuroleptoanalgesia (Droleptan - Fentanil-Janssen), completada
con una anestesia local con xilocaína al 1 %. Se desaconseja el empleo de la
raquianestesia cuando hay problemas de hemostasia.
En el cirrótico existen
diversos factores debidos a la enfermedad que pueden agravar la cirugía. Estos
factores son los siguientes: la hipertensión portal, las alteraciones de la
hemostasia, el riesgo de infección y la ascitis. La hipertensión portal: la
circulación colateral, que se desarrolla a través de venas de paredes frágiles
con un flujo de alta presión, aumenta las dificultades de la disección y es la
causa de un aumento de las pérdidas hemáticas (
Aranha, 1986. Doberneck, 1983. Garrison, 1984). Algunos autores han
demostrado que la supresión de esta circulación colateral puede comportar un
aumento de la presión portal y desencadenar la rotura de varices esofágicas.
Las alteraciones de la hemostasia combinan déficit de la coagulación, debidos a
una disminución de la síntesis de factores, con una trombocitopenia debida, en
general, a un hiperesplenismo.
A veces existe una
coagulopatía y una fibrinólisis. Estas anomalías de la hemostasia son, en su
gravedad y complejidad, el reflejo de la insuficiencia hepatocelular. Cuando
estas alteraciones son moderadas, no tienen traducción clínica alguna, pero en
caso de insuficiencia hepatocelular grave se produce una prolongación del
tiempo de Quick que sólo puede corregirse mediante la transfusión de plasma .
El aumento del riesgo infeccioso en el cirrótico explica la aparición de
septicemias, a veces con una peritonitis
espontánea por sobreinfección de la ascitis. En el transcurso de una
intervención quirúrgica existe en el cirrótico un mayor riesgo de infección de
la ascitis.
La ascitis postoperatoria, que
es la principal complicación del cirrótico, es casi constante en la cirugía de
la hernia umbilical. Esta ascitis se atribuye a varios factores, como el
aumento de la retención hidrosódica, que depende a su vez del grado de
insuficiencia hepatocelular, la supresión de la circulación colateral y la
disección linfática ( Belghiti, 1989). El
aumento de la retención hidrosódica se ve favorecido por la importancia de las
modificaciones hemodinámicas perioperatorias.
Las consecuencias de la
ascitis son un aumento de la presión intraabdominal con un riesgo de fuga
parietal y un riesgo de derrame pleural. La ascitis impide que se produzcan las
uniones postoperatorias y es un factor que favorece probablemente las fugas
anastomóticas en caso de resección de tubo digestivo.
Tratamiento quirúrgico de
la hernia
Cuidados preoperatorios
Si el enfermo ha sido
hospitalizado con una rotura o una ulceración cutánea, se limpia la pared todos
los días y se protege con un apósito estéril, que debe estar fijado, lo cual
resulta a veces difícil si existe una pérdida de ascitis y cuando el abdomen
está muy distendido. Teniendo en cuenta el riesgo de sobreinfección de la
ascitis y la sensibilidad de estos enfermos a las infecciones, la región
operatoria y el ombligo deben limpiarse cuidadosamente la víspera y la mañana
del día de la intervención.
Intervención
 Incisión
cutánea elíptica, centrada en el ombligo, que transcurre a un mínimo de 2 cm
alrededor del mismo, en una zona en la que la piel sea gruesa y disponga de un
tejido celular subcutáneo.
Incisión
cutánea elíptica, centrada en el ombligo, que transcurre a un mínimo de 2 cm
alrededor del mismo, en una zona en la que la piel sea gruesa y disponga de un
tejido celular subcutáneo.
2 Incisión cutánea elíptica centrada en el ombligo.
(Tomado de Elsevier, 2014)
Debe evitarse una incisión de
la piel relacionada con el saco peritoneal, puesto que a este nivel es una piel
muy fina, mal vascularizada, que comporta un riesgo de mala cicatrización.
Desde el momento en que se realiza la incisión cutánea, la hemostasia debe
realizarse con bisturí eléctrico hasta llegar a la aponeurosis.
Esta hemostasia debe ser
especialmente cuidadosa teniendo en cuenta el riesgo hemorrágico existente en
estos enfermos. Se rechaza el saco, se diseca hasta la altura del cuello, y se
separa de los bordes del anillo umbilical. Se abre el saco a la altura del
anillo; a veces se encuentra epiplón adherido al fondo del mismo.
Es preciso liberarlo con una
hemostasia con suturas puesto que existe una circulación colateral. Una vez
abierto el saco, si hay ascitis, se recogerá por aspiración y se conservará
para un examen bacteriológico.
A
continuación se cierra el saco peritoneal con una sutura continua de hilo
reabsorbible ( Premont, 1989).
Cierre del anillo tras haber
liberado los bordes del anillo umbilical, mediante una sutura transversal de
los bordes con puntos separados o con una sutura continua de un hilo de
reabsorción lenta.
Cierre
del anillo: los bordes se suturan transversalmente mediante puntos sueltos o
mediante una sutura continua. Este cierre debe ser estrictamente estanco. La
sutura cutánea se realiza mediante la aproximación de los bordes tras haber
efectuado de nuevo una hemostasia de todos los vasos subcutáneos. La sutura
cutánea debe tener las siguientes características:
Debe
ser estanca, para evitar una fuga de ascitis que comportaría un riesgo de
retardar la cicatrización a causa de la maceración.
Debe
ser hemostática, debido a las alteraciones de la hemostasia existentes, con la
consiguiente posibilidad de un sangrado difuso.
No
debe ser isquemiante, teniendo en cuenta las alteraciones tróficas de estos
enfermos. Se ha adoptado una sutura continua «pasada» que utilizan los
cirujanos vasculares a nivel del Scarpa. Esta sutura continua tiene, además, la
ventaja de producir una cicatriz que puede reproducir un seudoombligo.
Esta sutura continua es estanca,
hemostásica y no isquemiante. ( Tomado de Elsevier, 2014)
Tratamiento quirúrgico de la hernia estrangulada
Tras la abertura del saco y el
acceso al cuello, que en general es más grande, si hay un fragmento de epiplón
incarcerado, éste debe ser extirpado en todos los casos, y deberá efectuarse
una hemostasia con hilos de sutura colocados sobre pinzas. Es preciso comprobar
que esta hemostasia sea perfecta para evitar reintegrar un fragmento de epiplón
que pudiera sangrar en el interior del peritoneo. Si hay tubo digestivo
incarcerado en la hernia, tras la sección del cuello se verifica la viabilidad
de este fragmento del intestino.
En los enfermos con una
ascitis de varios meses de evolución es frecuente que exista un engrosamiento
del peritoneo que puede asimilarse a una peritonitis encapsulante. En ningún
caso debe intentarse la liberación de esta cápsula. Cuando existe una isquemia
del intestino delgado de aspecto inflamatorio, debe esperarse a la recuperación
de la isquemia, comprobando que el intestino adquiere una coloración similar a
la que presenta el no incarcerado. Si hay una necrosis, se impone la
realización de una resección. Esta resección se realiza con una protección del
campo operatorio, con objeto de evitar los riesgos de contaminación de la
ascitis. La anastomosis terminoterminal se realiza con suturas de hilo
reabsorbible fino y con puntos de aproximación.
La anastomosis puede rodearse
con un fragmento de epiplón. Se desaconseja rotundamente la realización de una
ostomía y debe hacerse todo lo posible por efectuar una anastomosis inmediata,
teniendo en cuenta el riesgo de fuga de ascitis alrededor de la ostomía y la
casi certeza de una sobreinfección de la ascitis en estos casos.
Tratamiento quirúrgico de la rotura del ombligo
La indicación operatoria en
caso de rotura del ombligo continúa siendo controvertida. Algunos autores
evitan una intervención de urgencia y proponen la colocación de un apósito
estéril oclusivo sobre la hernia y la perforación, asociada a una
antibioticoterapia por vía parenteral, un reequilibrado hidroelectrolítico y un
tratamiento médico de la ascitis. Este tratamiento puede completarse mediante
punciones- evacuaciones de la ascitis, cuyo riesgo radica en la sobreinfección.
Otros autores, teniendo en
cuenta el riesgo de sobreinfección de la ascitis y la posibilidad de un
tratamiento simultáneo de la hernia y de la ascitis, proponen una intervención
semiurgente tras haber colocado un apósito compresivo y estéril, haber
perfundido las soluciones de reequilibrado hidroelectrolítico y los
antibióticos necesarios y haber efectuado punciones evacuadoras de la ascitis
con recuento de polinucleares y cultivo de la ascitis ( Yonemoto, 1956). Si no hay infección de la
ascitis, es posible realizar un tratamiento simultáneo de la ascitis y de la
hernia [ Belghiti, 1990, Lemmer,
1983, O’Connor, 1984).
Cuidados postoperatorios
Se mantiene en el enfermo la
perfusión intravenosa durante 24 a 48 horas. La reanimación hidroelectrolítica
comporta una restricción del aporte de agua y sodio para reducir el volumen de
ascitis postoperatoria. El aporte hidrosódico incluye plasma fresco y sangre,
que permiten un aporte de factores de la coagulación. Sin embargo, el riesgo de
una sobreinfección vírica, que es mal tolerada en los enfermos que presentan
una hepatopatía, lleva a preferir la perfusión de albúmina.
Los diuréticos utilizados son
preferentemente los que actúan sobre el túbulo distal (espironolactona). En el período
postoperatorio, el retardo de la acción de la espironolactona que alcanza
varias horas hace que se añada en general un diurético con acción sobre la rama
ascendente del asa de Henle, la mayoría de las veces furosemida. Las
complicaciones de los diuréticos son tanto más frecuentes y graves cuanto más
intensa es la insuficiencia hepatocelular. Los diuréticos pueden comportar una
depresión de sodio excesiva, con hiponatremia, hipovolemia y, en ciertos casos,
aparición de un síndrome hepatorrenal.
En caso de ascitis
postoperatoria, ésta debe drenarse o puncionarse si existe una resonancia
parietal o pulmonar. La ascitis puede drenarse mediante drenajes aspirativos
con objeto de evitar una contaminación
de la cavidad peritoneal, o bien con punciones repetidas ( Fekete, 1987).
En un cirrótico puede haber
una infección sin fiebre ni leucocitosis [5]. Es necesario obtener múltiples
muestras bacteriológicas de manera sistemática, pero sobre todo si existe un
agravamiento de la función hepatocelular, una insuficiencia renal, una
hemorragia digestiva y/o una encefalopatía. Estos estudios consisten en
hemocultivos, búsqueda de una posible sobreinfección de la ascitis y análisis
de orina con recuento de los elementos celulares y los gérmenes.
No se habría realizado ningún
estudio controlado de la antibioticoterapia perioperatoria en el cirrótico.
Nuestra experiencia, y el análisis de la bibliografía relativa a la
antibioticoterapia utilizada en cirugía digestiva y en los cirróticos con hemorragias
digestivas, nos llevan a proponer la utilización per y postoperatoria, durante
un mínimo de tres días, de una cefalosporina de segunda generación. La elevada
nefrotoxicidad de los aminoglucósidos en el cirrótico hace que deban evitarse
estos fármacos.
En cuanto a la piel, conviene
mantener una vigilancia de la posible aparición de un hematoma que podría
sobreinfectarse y comportar una infección de la ascitis. Ante la menor duda, se
efectuará una punción del hematoma, evitando la abertura de la piel en la
medida de lo posible. Los puntos se retiran tardíamente, a los 12 ó 14 días,
dado el retraso existente en la cicatrización en los cirróticos.
Tratamiento simultáneo de la hernia y de la ascitis
El objetivo de este
tratamiento es colocar un shunt peritoneoyugular en los enfermos que presentan
una ascitis difícilmente reducible en el peroperatorio o en aquellos pacientes
cuya función hepatocelular hace presagiar la aparición de una ascitis postoperatoria
importante.
Bajo anestesia general se
coloca al paciente plano. Se sitúa entonces una pequeña cuña de apoyo bajo los
hombros, para despejar la región cervical. Se le gira la cabeza hacia la
izquierda y se mantiene en esta posición con una banda elástica. El campo
operatorio es único e incluye de entrada todo el abdomen, el hemitórax derecho
y la región cervical. La intervención tiene cuatro tiempos que deben realizarse
en el orden siguiente.
Colocación de la valva
Se realiza una incisión
subcostal derecha de 5 a 6 cm, a la altura de los músculos grandes del abdomen.
Tras la incisión de la aponeurosis, se separan los músculos en el sentido de
las fibras musculares y se expone el peritoneo. Se realizan dos bolsas
concéntricas con Prolene 0000 en el peritoneo.
Tras la abertura del peritoneo
se introduce el catéter peritoneal de la valva en el centro de la bolsa
interna, y se mantiene allí mediante el cierre de las dos bolsas. Se cierran
los músculos grandes por encima del cuerpo de la válvula.
Anteriormente se habrá creado
un túnel entre la superficie peritoneal y el tejido subcutáneo a través de los
músculos y de la aponeurosis para permitir el paso del catéter venoso. El
cierre aponeurótico se realiza con un hilo de reabsorción lenta de 00, por
encima del shunt tras haber efectuado el trayecto subcutáneo.
Realización del trayecto
subcutáneo e incisión cervical
 Se
realiza una cervicotomía de 6 a 8 cm entre los dos extremos del
esternocleidomastoideo. Se diseca la vena yugular interna en un trayecto de 2
cm y se enlaza. Se realiza un trayecto subcutáneo, conectando la incisión de la
cervicotomía con la incisión abdominal, con objeto de llevar el catéter venoso
hasta la altura de la cervicotomía. El extremo del catéter se abandona en el
campo cervical, tras la zona de recubrimiento.
Se
realiza una cervicotomía de 6 a 8 cm entre los dos extremos del
esternocleidomastoideo. Se diseca la vena yugular interna en un trayecto de 2
cm y se enlaza. Se realiza un trayecto subcutáneo, conectando la incisión de la
cervicotomía con la incisión abdominal, con objeto de llevar el catéter venoso
hasta la altura de la cervicotomía. El extremo del catéter se abandona en el
campo cervical, tras la zona de recubrimiento.
Colocación del catéter peritoneal de
la valva mediante una incisión subcostal derecha. Paso del catéter venoso por
un trayecto subcutáneo. El extremo del catéter se deja en el campo cervical. (
Tomado de Elsevier, 2014)
Curación de la hernia umbilical
Los primeros tiempos de la
curación de la hernia son idénticos a los que se han descrito antes. Tras la
abertura del saco peritoneal, se aspira toda la ascitis y, si el cuello es
grande, puede comprobarse la posición del catéter peritoneal para verificar que
esté bien situado en el espacio parietocólico derecho y no en medio de asas de
intestino delgado. A continuación se llena el peritoneo con 5 ó 6 litros de
suero fisiológico.
Llenado del peritoneo con 5 a 6
litros de suero fisiológico. ( Tomado de Elsevier, 2014)
Ello tiene dos objetivos:
Reducir al mínimo las alteraciones de la
hemostasia inducidas por la colocación de la valva.
Evitar el paso de aire a la valva.
El cierre aponeurótico se
realiza bajo una película de agua, con objeto de asegurar que no se formen
burbujas .

Cierre aponeurótico realizado bajo
una película de agua. ( Tomado de Elsevier, 2014)
Además se comprueba en el
extremo del catéter venoso la ausencia de aire en los tubos. Colocación del catéter venoso
Se pinza el catéter venoso
tras haber verificado su permeabilidad y el buen funcionamiento de la valva con
un paso espontáneo de líquido intraperitoneal. Se realiza una bolsa con un hilo
vascular fino 000000, en la cara anterior de la vena. Tras haber efectuado un
pinzamiento lateral de la vena, se abre ésta en el centro de la bolsa, se
introduce el catéter y se hace descender en un trayecto de 8 a 10 cm. El
control de la posición del catéter se realiza mediante una imagen radiológica.
El extremo debe estar situado en el abocamiento de la vena cava superior en la
orejuela derecha (fig. 10).
Imagen
del campo operatorio tras la curación de la hernia y la colocación del shunt
peritoneoyugular. ( Tomado de Elsevier, 2014)
Se controla el buen
funcionamiento del conjunto del sistema mediante la inyección en el abdomen de
2 a 5 ml de azul de metileno. El colorante azul aparece rápidamente a la altura
del catéter cervical. Se cierran las incisiones cutáneas de manera que sean muy
estancas, teniendo cuidado de interponer músculo o aponeurosis entre el catéter
y la piel, para evitar la sobreinfección del catéter.
Las complicaciones
postoperatorias inmediatas de la colocación de este shunt son las siguientes:
infección, coagulopatía de consumo y rotura de varices esofágicas. Una asepsia
rigurosa y la administración sistemática de antibióticos antiestafilocócicos
son los principales factores que permiten reducir el riesgo de infección
postoperatoria ( Franco]. La
coagulopatía de consumo se atribuye al paso a la circulación general de
sustancias procoagulantes contenidas en la ascitis ( Biagini, 1986). Ello se traduce en una reducción
del índice de Quick, una disminución de las plaquetas y el fibrinógeno y la
aparición de complejos solubles en la
circulación general.
Estas complicaciones se
reducen al mínimo con la evacuación de la ascitis y la sustitución de la misma
por suero fisiológico, con objeto de evitar en los primeros días un paso
demasiado importante de sustancias procoagulantes a la circulación general.
Esta sustitución de la ascitis amortigua los estigmas biológicos de la
coagulación y reduce su incidencia clínica.
El empleo de un cinturón de
contención abdominal y de sesiones de kinesiterapia respiratoria son métodos
que permiten mejorar el funcionamiento del shunt.
Bibliografia.
1. Abdel-Baki
N.A., Bessa S.S., Abdel-Razek A.H. Comparison of prosthetic mesh repair and
tissue repair in the emergency management of incarcerated para-umbilical
hernia: a prospective randomized study Hernia 2007 ; 11 : 163-167
2. Abramov
D., Jeroukhimov I., Yinnon A.M., Abramov Y., Avissar E., Jerasy Z., y al.
Antibiotic prophylaxis in umbilical
and incisional hernia
repair: a prospective
randomized study Eur.
J. Surg. 1996 ; 162 : 945-948
3. Aranha
GV. Greenlle HB. Intra-abdominal surgery in patients with advanced cirrosis-
arch. Surg. 1986, 121, 275-277
4. Armstrong
O. Hernies ombilicales Rev. Prat. 2003 ; 53 : 1671-1676
5. Arroyo
A., Garcia P., Pérez F., Andreu J., Candela F., Calpena R. Randomized clinical
trial comparing suture and mesh repair of umbilical hernias in adults Br. J.
Surg. 2001 ; 88 : 1321-1323
6. Askar
O.M. A new concept of the aetiology and surgical repair of paraumbilical and
epigastric hernias Ann. R. Coll. Surg. Engl. 1978 ; 60 : 42-48
7. Baron
HC- Umbilical hernia secunbdary to cirrosis of the liver. Complications of
surgical correction- New Eng. J Med.. 1960. 263, 824-828.
8. Belgheti-
chirurgie abdominale chez le cirrhotique. In J. Belgheti. Chirurgie digestive
et reanimation. Massson et Cie Ed Paris
1989, 209- 220
9. Belgheti
J- Herniorrhaphy and concomitant peritoneovenosus shunting in cirrhotic patients with umbilical
hernia.- World J. Surgery. 1990, 14. 242-246.
10. Belghiti
Umbilical hernia in cirrhotic patients with ascitis. Prevalence, course and
management. Gastroentelorogy, 1983, 84, 1363 A.
11. Biagini
JR. Prevention of coagulopathy after placement of peritoneovenous shunt
replacement of ascitis fluid by normal saline solution- Surg Gynecol. Obstet,
1986, 163, 315-318.
12. Blumberg
N.A. Infantile umbilical hernia Surg Gynecol Obstet 1980 ; 150 : 187-192
13. Brunicardi,
2011. Schwartz, Principios de cirugía. 9na. Edición. Mc Graw Hill.
14. Campanelli
G., Nicolosi F.M., Pettinari D.,
Contenssini Avesani E. Prosthetic
repair, intestinal resection and
potentially contaminated areas: safe and feasible? Hernia 2004 ; 8 : 190-192
15. CMCG,
2008. Tratado de cirugía general. 2da. edición. Manual moderno
16. Dareau
S., Gros T., Bassoul B., Girdan J., Causse L., Delire V., y al. Bloc paraombilical
pour l'anesthésie de la hernie ombilicale étranglée en urgence Ann. Fr.
Anesth. Reanim. 2008 ; 27 : 234-236
17. Doberneck.
Morbidity and mortality operation in non-bleeding cirrhotic patients- Am J Surg, 1983,, 146, 306-309
18. Eisenstadt.
Symptomatic umbilical hernias after peritoneovenosous shunts- arc surg
1979, 114, 1443
19. Elsevier
2014. Tratado de Cirugía del aparato digestivo.
20. Eryilmaz
R., Sahin M., Tekelioglu M.H. Which repair in umbilical hernias of adults:
primary or mesh? Int. Surg. 2006 ;
91 : 258-261
21. Farges.
Anatomie du systeme porto chez le sujet normal et le malade atteint
d’hypertension portale. Doin , ed, parís 1989, 17-29
22. Farrow
B., Awad S., Berger D.H., Albo D., Lee L., Subramanian A., y al. More than 150
consecutive open umbilical hernia repairs in a major Veterans administration
medical center Am. J. Surg. 2008 ;
196 : 647-651
23. Fekete.
Results of esophagogastrectomy for carcinoma in cirrhotic patients. A serie de
23 consecutive patients, Ann Surg 1987,
206, 74-78
24. Forbes
S.S., Eskicioglu C., McLeod R.S., Okrainec A. Meta-analysis of randomized
controlled trials comparing open and laparoscopic ventral and incisional hernia
repair with mesh Br. J. Surg. 2009 ; 96 : 851-858
25. Franco.
Traitement des ascites par la derivation peritoneo- veinouse. Encycl Med Chir Paris, appareil digestif, 40845,
4,7,12,6 p.
26. Gliedman,
1994. Atlas de técnicas quirúrgicas. Mc Graw Hill.
27. Gonzalez
R., Mason E., Duncan T., Wilson R., Ramshaw B.J. Laparoscopic versus open
umbilical hernia repair JSLS 2003 ; 7 : 323-328
28. GPC,
2012. Guía de Práctica Clínica Guía de Referencia Rápida Diagnóstico y
Reparación de la Hernia Umbilical
29. Haakinson
D, Aguilar B, Chapital AB, Johnson DJ, Harold KM. Primary suture repair for
umbilical hernias < 3 cm in size: a review of outcomes and factors
associated with failure in 106 patients. [Abstract Hernia Repair], 2010,
Orlando, March 17-20.
30. Kurzer
M., Belsham P.A., Kark A.E. Tension-free mesh repair of umbilical hernia as a
day case using local anaesthesia Hernia 2004 ; 8 : 104-107
31. Lassaletta
L., Fonkalsrud W., Tovar J.A., Dudjeon D., Asch M.J. The management of
umbilical hernias in infancy and childhood J Pediatr Surg 1975 ; 10 : 405-409
32. Lau
H., Patil N.G. Umbilical hernia in adults. Laparoscopic versus open Surg.
Endosc. 2003 ; 17 : 2016-2020
33. Lemmer.
Umbilical hernia incarceration: a complication of medical therapy of ascites.
Am J Gastroenterol, 1983, 78, 295-296.
34. Madden,
1987. Atlas de técnicas en cirugía. 2da edición. Interamericana
35. Maingot-Zinner.
Operaciones abdominales. 11 va. Edición.
Mc Graw Hill.
36. Mayagoitia,
2009. Hernias de la pared abdominal.
2da. edición. Editorial Alfil.
37. Mayo
W.J. An operation for the radical cure of umbilical hernia Ann. Surg. 1901
; 34 : 276- 280
38. Michael
Henry. 2005. Cirugía clínica. Masson.
39. Michans,
2008. Cirugía. 5ta edición. Editorial el Ateneo.
40. Mislowsky
A., Hemphill A., Nasrallah D.V. A scarless technique of umbilical hernia repair
in the adult population Hernia 2008 ;
12 : 627-630
41. Muschaweck
U. Umbilical and
epigastric hernia repair
Surg Clin N Am 2003 ;
83 : 1207- 1221
42. Neidhart
J.P., Chevrel J.P. Hernias
and surgery of
the abdominal wall
Berlin: Springer- Verlag (1997).
43. Neill,
1998. Pediatric Surgery. 5ta edición.
Mosby
44. O’Connor.
Peritoneovenous shunt theraphy for leeking ascites in the cirrhotic patient,
ann surg 1984, 200, 66-69
45. Oh
C.S., Won H.S., Hyuck C., Kwon D., Chung I.H. Morphologic variations of the
umbilical ring, umbilical ligaments and ligamentum teres hepatis Yonsei Med.
J. 2008 ; 49 : 1004-1007
46. Pans
A., Desaive C., Jacquet N. Use of preperitoneal prosthesis for strangulated
groin hernia Br. J. Surg. 1997 ;
84 : 310-312
47. Premont.
Hernie ombilicale de l’adulte. Encycl Med
Chir Paris 40145. 11-1989 9 p
48. Pring
C.M., Tran V., O'Rourke N.,
Martin I.J. Laparoscopic versus
open ventral hernia
repair: a randomized controlled
trial ANZ J. Surg. 2008 ; 78 : 903-906
49. Quénu
J., Loygue J., Perrotin J., Dubost C., Moreaux J. Opérations sur les parois de
l'abdomen et sur le tube digestif Paris:
Masson (1967).
50. Sabiston,
1996. Atlas de cirugía. Mc Graw Hill.
51. Sabiston,1998.
Tratado de cirugía.3rava edición. Mac
Graw Hill
52. Skandalakis,1992.
Hernias. Mc Graw Hill.
53. Skinner
M.A., Grosfeld J.L. Inguinal and umbilical hernia repair in infants and
children Surg Clin North Am 1993 ;
73 : 439-449
54. Tenorio
X, Chaouat M, Mimoun M. Reconstruction de l'ombilic. EMC (Elsevier
Masson, SAS, Paris), Techniques chirurgicales - Chirurgie plastique,
reconstructrice et esthétique, 45-677, 2008.
55. Testut-Latarget,
1994.Anatomía Humana. Salvat.
56. Theissen
MA, Nicolai P, Bouregba M, Roucoules-Aime M. Blocs de la paroi abdominale. EMC (Elsevier Masson SAS, Paris),
Anesthésie-Réanimation, 36-326-P-10, 2006.
57. Velasco M, García UMA, Hidalgo M, Vega V, Carnerol
FJ: Current concepts on adult umbilical hernia. Hernia 1999;
4:233--239.
58. Velasco
M., Garcia-Urena M.A., Hidalgo M.,
Vega U., Carnero F.J. Current
concepts on adult umbilical hernia Hernia 1999
; 4 : 232-239
59. Way,
2007.Diagnóstico y tratamiento quirúrgicos.
Manual moderno.
60. Wright
B.E., Beckerman J., Cohen M., Cumming J.K., Rodriguez J.L. Is laparoscopic
umbilical hernia repair with mesh a reasonable alternative to conventional
repair? Am. J. Surg. 2002 ; 184 : 505- 509
61. Yonemoto.
Herniorrhaphy in cirrosis of the liver with ascites New
Engl J Med 1956 255, 733-739.
62. Zollinger.
Atlas de cirugía. Mc Graw Hill.





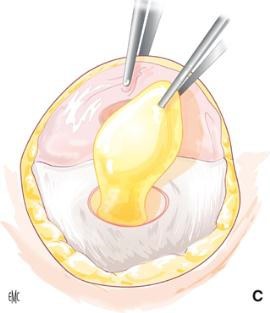






























No hay comentarios.:
Publicar un comentario